Resumos
A dermatomiosite juvenil (DMJ) é uma doença inflamatória não supurativa dos músculos esqueléticos e da pele.Outros órgãos podem estar envolvidos, como, por exemplo, os pulmões. As complicações pulmonares estão associadas a altas taxas de morbimortalidade e podem ocorrer na fase aguda da doença. Devido à raridade, dificuldade no diagnóstico e gravidade do acometimento pulmonar, relatamos o caso de uma menina de 3 anos com DMJ e envolvimento pulmonar que evoluiu para óbito.
dermatomiosite juvenil; dano alveolar difuso
Juvenile dermatomyositis (JDM) is an inflammatory, non-pustular disorder of skeletal muscles and skin. Other organs, such as the lungs, can be involved. Pulmonary complications are associated with high morbimortality rates and can develop in the acute phase of the disease. Due to its rarity, diagnosis difficulty and severity pulmonary involvement, we report the case of a 3-year-old girl with JDM and pulmonary involvement and evolution to death.
juvenile dermatomyositis; diffuse alveolar injury
RELATO DE CASO
Dermatomiosite juvenil (DMJ) e comprometimento pulmonar grave: relato de caso
Érika Cristina Carneiro da SilvaI; Vanessa Monteiro BugniI; Maria Teresa de Sande e Lemos Ramos Ascensão TerreriII; Márcia Helena de Oliveira CastroIII; Márcia Marcelino de Souza IshigaiIV; Maria Odete Esteves HilárioV
IEstagiária da disciplina de Alergia, Imunologia Clínica e Reumatologia do Departamento de Pediatria (UNIFESP/EPM)
IIProfessora afiliada da disciplina de Alergia, Imunologia Clínica e Reumatologia do Departamento de Pediatria (UNIFESP/EPM)
IIIResidente do Departamento de Patologia (UNIFESP/EPM)
IVMédica associada do Departamento de Patologia (UNIFESP/EPM)
VProfessora associada e responsável pelo Setor de Reumatologia da Disciplina de Alergia, Imunologia Clínica e Reumatologia do Departamento de Pediatria (UNIFESP/EPM)
Endereço para correspondência Endereço para correspondência: Maria Teresa R. A. Terreri Rua Loefgreen, 2.381, 141 São Paulo, SP CEP: 04040-004 Tel./Fax: (11) 5579-1590 E-mail: teterreri@terra.com.br
RESUMO
A dermatomiosite juvenil (DMJ) é uma doença inflamatória não supurativa dos músculos esqueléticos e da pele.Outros órgãos podem estar envolvidos, como, por exemplo, os pulmões. As complicações pulmonares estão associadas a altas taxas de morbimortalidade e podem ocorrer na fase aguda da doença. Devido à raridade, dificuldade no diagnóstico e gravidade do acometimento pulmonar, relatamos o caso de uma menina de 3 anos com DMJ e envolvimento pulmonar que evoluiu para óbito.
Palavras-chave: dermatomiosite juvenil, dano alveolar difuso.
INTRODUÇÃO
A DMJ é uma doença inflamatória não supurativa dos músculos esqueléticos e da pele.Outros órgãos e sistemas podem estar envolvidos, como, por exemplo, pulmões, trato gastrintestinal, tecido subcutâneo, olhos e coração.1-6 As complicações pulmonares estão associadas a altas taxas de morbimortalidade e, em geral, ocorrem na fase aguda da doença em até 10% dos casos.1,3,4
O acometimento pulmonar inclui doença intersticial (pneumonite ou fibrose), pneumonia aspirativa, doença pulmonar restritiva, insuficiência ventilatória por fraqueza muscular, pneumonia infecciosa e pneumonite induzida por drogas.2,5
Parece que a doença pulmonar intersticial (DPI) é a manifestação mais frequente nos pacientes adultos com dermatomiosite (DM), ocorrendo em cerca de 50% dos casos.2,5-7 Os principais sintomas são tosse e dispneia, porém o acometimento assintomático ocorre em 5 até 50% dos casos de DM nos primeiros anos da doença.2,6,7
Exames subsidiários para o diagnóstico de comprometimento pulmonar intersticial incluem radiografia de tórax, tomografia computadorizada (TC) de tórax de alta resolução e prova de função pulmonar (PFP).1,2
Há poucos relatos de pacientes com DMJ e acometimento pulmonar. A maior parte é de casos graves ou refratários ao tratamento e com evolução para óbito.1,3,4,6
Devido à raridade, dificuldade no diagnóstico e gravidade do acometimento pulmonar, relatamos o caso de uma menina de 3 anos com DMJ e envolvimento pulmonar que evoluiu para óbito.
RELATO DE CASO
Menina de 3 anos e 9 meses, branca, com história de emagrecimento, fraqueza progressiva, artrite em joelhos, rash cutâneo com fotossensibilidade e ulcerações cutâneas em pontas de dedos e orelhas há nove meses. Negava febre. Apresentava antecedente de uma internação por pneumonia há um mês.
Ao exame físico, seu estado geral era regular; estava magra, descorada, com estertores pulmonares subcrepitantes bibasais e hepatoesplenomegalia. Ausculta cardíaca normal. Apresentava também alopecia difusa, vasculite plantar e periungueal, sinal de Gottron, ulcerações em pontas de dedos e orelhas, fenômeno de Raynaud em extremidades e artrite bilateral de joelhos, além de fraqueza muscular evidente.
Os exames mostraram hemograma com hemoglobina de 10,7 g/dL, leucocitose (12.900/uL), com diferencial e plaquetas normais, velocidade de hemossedimentação (VHS) 33 mm, transaminase glutâmica oxalacética (TGO) 76 U/L (normal até 32), transaminase glutâmica pirúvica (TGP) 30 U/L (normal até 31), desidrogenase láctica (DHL) 550U/L (normal até 264), creatinoquinase (CK) 31 U/L (26-140), aldolase 9,8 U/L (1,2-8,8), eletroforese de proteínas normal, anticorpos antinucleares (AAN) e anticardiolipina negativos, complemento e urina I normais. Mielograma e ecocardiograma normais.
A radiografia de tórax mostrou condensação à direita e infiltrado bibasal. A biópsia muscular revelou atrofia perifascicular compatível com DMJ, e PFP não pôde ser realizada.
Após 15 dias, a paciente foi internada novamente, em outro hospital, com quadro pulmonar e, nessa época, realizaram-se pulsoterapia com metilprednisolona (30 mg/kg/dia) por três dias e antibioticoterapia, com melhora da vasculite e do quadro pulmonar. Introduziu-se prednisona 1 mg/kg/dia. Nessa internação, os exames mostraram leucocitose e neutrofilia, provas de atividade inflamatória elevadas, TGO 200 U/L, TGP 96 U/L, DHL 917 U/L, CK 63 U/L, aldolase 12,5 U/L, eletroforese de proteínas e urina I normais.
Foram realizados ecocardiograma, que mostrou fração de ejeção 0,58, hipocinesia difusa do miocárdio e discreto derrame pericárdico, e ultrassonografia abdominal com hepatomegalia.
Na radiografia de tórax, apresentou congestão, infiltrado acentuado em bases e cardiomegalia. Tomografia de tórax revelou hilos congestos, infiltrado acentuado nos lobos inferiores e aumento da imagem cardíaca, sem derrame pleural.
A paciente recebeu alta, em uso de naproxeno (16 mg/kg/dia) e prednisona (1 mg/kg/dia). Após três semanas, evoluiu com desconforto respiratório, taquicardia, estertores em base pulmonar direita, sem febre ou piora das lesões cutâneas. Apresentou fenômeno de Raynaud acentuado em extremidades. A paciente foi internada em unidade de terapia intensiva por insuficiência cardíaca e respiratória.
Ela evoluiu com picos febris e insuficiência respiratória aguda, com queda de saturação de oxigênio, necessitando de intubação orotraqueal. Foi instituída pulsoterapia com metilprednisolona (30 mg/kg/dia), porém houve piora progressiva do quadro respiratório e evolução para óbito três dias após a admissão. A radiografia de tórax mostrou imagens sugestivas de acometimento alvéolo-intersticial (Figura 1). Apresentou urocultura e hemocultura negativas (inclusive para pesquisa de fungos) estéreis, lavado gástrico para pesquisa de bacilo álcool-ácido resistente negativo e sorologias para mononucleose, HIV e herpes negativas. Sorologia para citomegalovírus (CMV) IgG e IgM reagentes. Anti-Jo1 negativo.
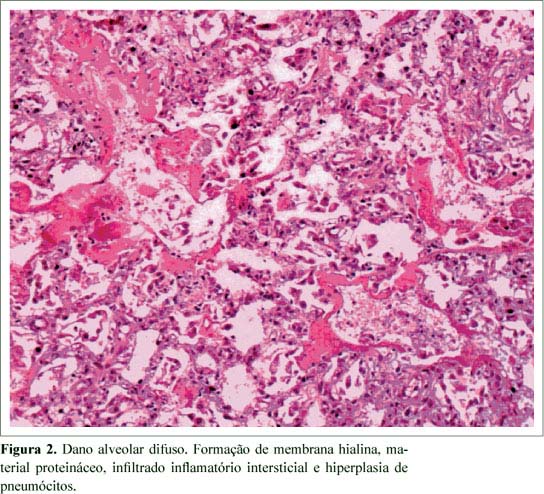
Na necropsia, observaram-se lesões pulmonares com hemorragia alveolar, hiperplasia de pneumócitos II e membrana hialina, caracterizando dano alveolar pulmonar difuso, o qual, associado a processo pneumônico infeccioso, levou a desconforto respiratório agudo, isquemia cardíaca, colapso circulatório e óbito (Figura 2). Não foram observados indícios de infecção por CMV no pulmão.
DISCUSSÃO
A DMJ é uma vasculopatia sistêmica autoimune que afeta principalmente a pele e os músculos, com rash característico e miopatia proximal, com a possibilidade de acometer outros órgãos como trato gastrintestinal e pulmões, caracterizando quadros de prognóstico mais reservado.1-6
A paciente descrita apresentou critérios diagnósticos para DMJ:8 fraqueza muscular simétrica, vasculite cutânea, aumento de enzimas musculares e biópsia muscular compatível com DMJ.
Há poucos relatos de acometimento pulmonar em crianças com DMJ,1,3,4,6o qual é fator de pior prognóstico e pode manifestar-se antes mesmo dos sinais e sintomas cutâneos e musculoesqueléticos.1,3,4
O estudo de Trapani et al.1 realizado com 12 pacientes apresentando DMJ revelou que cerca de 50% apresentam doença pulmonar assintomática, detectada apenas em PFP.
A DPI se apresenta de forma variável, aguda ou crônica, associada a tosse, dispneia e infiltrado pulmonar. Pode ser assintomática, com PFP alterada e exames de imagem normais.2 O estudo de Kang et al.9 associou dano alveolar difuso e pneumonia intersticial na biópsia pulmonar à presença de DPI de pior evolução em adultos com DM e polimiosite.Na paciente, a avaliação pulmonar na necropsia mostrou lesões por dano alveolar difuso e pneumonia, que podem ter contribuído para a deterioração aguda de seu quadro respiratório.
Há relatos de associação da DPI com o autoanticorpo Jo1, determinando a síndrome antissintetase.1,2,3,5,9 Essa síndrome é rara em crianças e se caracteriza por artrite não erosiva, fenômeno de Raynaud, febre e doença pulmonar intersticial, com dispneia grave e fibrose pulmonar. O prognóstico é reservado, com sobrevida de 70% em cinco anos.1 A paciente apresentou artrite não erosiva, fenômeno de Raynaud e acometimento pulmonar intersticial. A pesquisa de anti-Jo1 foi negativa, mas até 69% dos pacientes com DM e DPI não apresentam anti-Jo1 positivo.3,10
Apesar da sorologia positiva para CMV, as colorações de tecidos post-mortem não demonstraram indícios de infecção pulmonar pelo CMV. Os achados de necropsia foram sugestivos de pneumonia infecciosa, porém o agente etiológico não foi identificado por meio das culturas.
Há relatos do uso de ciclosporina e ciclofosfamida levando à melhora do quadro pulmonar em adultos e crianças com DPI.6,11 Entretanto, na paciente, apesar de indicada, não foi possível realizar a pulsoterapia com ciclofosfamida, em virtude do curso fulminante do quadro.
A presença de DPI indica mau prognóstico em DMJ Avaliação com radiografia e tomografia de tórax de alta resolução, prova de função pulmonar e pesquisa de anti-Jo1 devem ser realizadas nos pacientes com DMJ, para um diagnóstico precoce do acometimento pulmonar e instituição da terapêutica.
Recebido em 15/12/2008.
Aprovado, após revisão, em 22/02/2009.
Declaramos a inexistência de conflitos de interesse.
Instituição associada: Disciplina de Alergia, Imunologia Clínica e Reumatologia do Departamento de Pediatria (UNIFESP/EPM). Departamento de Patologia (UNIFESP/EPM)
-
1Trapani S, Camiciottoli G, Vierucci A, Pistolesi M, Falcini F. Pulmonary involvement in juvenile dermatomyositis: a two year longitudinal study. Rheumatology (Oxford) 2001;40(2):216-20.
-
2Fathi M, Dastmalchi M, Rasmussen E, Lundberg IE, Tornling G. Interstitial lung disease, a common manifestation of newly diagnosed polymiositis and dermatomyositis. Ann Rheum Dis 2004; 63(3):297-301.
-
3Tosun A, Serdaroglu G, Aslan MT, Polat M, Akalin T, Tekagul H et al. Severe juvenile dermatomyositis: two patients complicated with extra musculocutaneous involvement. Rheumatol Int 2006;26(11):1040-3.
-
4Taranath A, Wong CKF. Pulmonary and central nervous system involvement in juvenile dermatomyositis: vasculopathy and/or steroids as causative agents - a case report. Internet J Radiol 2005;4(1). Disponível em http://www.ispub.com/ostia/index.php?xmLFilePath=journals/ijra/vol4n1/jdms.xmL
-
5Sallum AME, Kiss MHB, Sachetti S, Resende MBD, Moutinho KC, Carvalho MS et al. Juvenile Dermatomyositis: Clinical, laboratorial, histological, therapeutical and evolutive parameters of 35 patients. Arq Neuro-Psiquiatr 2002; 60(4):889-99.
-
6Kobayashi I, Yamada M, Takahashi Y, Kawamura N, Okano M, Sakiyama Y et al. Interstitial lung disease associated with juvenile dermatomyositis: clinical features and efficacy of cyclosporin A. Rheumatology (Oxford) 2003;42(2): 371-4.
-
7Lakhanpal S, Lie JT, Conn DL, Martin II WJ. Pulmonary disease in polymyositis/dermatomyositis: a clinicopathological analysis of 65 autopsy cases. Ann Rheum Dis 1987;46(1):23-9.
-
8Bohan A, Peter JB. Polymyositis and dermatomyositis (first of two parts). N Engl J Med 1975;292(7):344-7.
-
9Kang EH, Lee EB, Shin KC, Im CH, Chung DH, Han SK et al. Interstitial lung disease in patients with polymyositis, dermatomyositis and amyopathic dermatomyositis. Rheumatology (Oxford) 2005;44(10):1282-6.
-
10Marie I, Hachulla E, Cherin P, Dominique S, Hatron PY, Hellot MF et al. Interstitial lung disease in polymyositis and dermatomyositis. Arthritis Rheum 2002;47(6):614-22.
-
11Kameda H, Nagasawa H, Ogawa H, Sekiguchi N, Takei H, Tokuhira M et al. Combination therapy with corticosteroids, cyclosporin A, and intravenous pulse of ciclophosphamide for acute/subacute interstitial pneumonia in patients with dermatomyositis. J Rheumatol 2005;32(9):1719-26.
Datas de Publicação
-
Publicação nesta coleção
03 Ago 2009 -
Data do Fascículo
Ago 2009
Histórico
-
Aceito
22 Fev 2009 -
Recebido
15 Dez 2008