Abstracts
OBJECTIVE: The aim of the present study was to evaluate the effects that inspiratory muscle training (IMT) and respiratory exercises have on muscle strength, peak expiratory flow (PEF) and severity variables in children with asthma. METHODS: This was a randomized analytical study involving 50 children with asthma allocated to one of two groups: an IMT group, comprising 25 children submitted to IMT via an asthma education and treatment program; and a control group, comprising 25 children who were submitted only to monthly medical visits and education on asthma. The IMT was performed using a pressure threshold load of 40% of maximal inspiratory pressure (MIP). The results were evaluated using analysis of variance, the chi-square test and Fisher's exact test, values of p > 0.05 being considered significant. RESULTS: In the comparative analysis, pre- and post-intervention values of MIP, maximal expiratory pressure (MEP) and PEF increased significantly in the IMT group: MIP from -;48.32 ± 5.706 to -;109.92 ± 18.041 (p < 0.0001); MEP from 50.64 ± 6.55 to 82.04 ± 17.006 (p < 0.0001); and PEF from 173.6 ± 50.817 to 312 ± 54.848 (p < 0.0001). In the control group, however, there were no significant differences between the two time points in terms of MIP or MEP, although PEF increased from 188 ± 43.97 to 208.80 ± 44.283 (p < 0.0001). There was a significant improvement in the severity variables in the IMT group (p < 0.0001). CONCLUSIONS: Programs involving IMT and respiratory exercises can increase mechanical efficiency of the respiratory muscles, as well as improving PEF and severity variables.
Breathing exercises; Asthma; Asthma
OBJETIVO: Avaliar efeitos do treinamento muscular inspiratório (TMI) e exercícios respiratórios na força muscular, pico de fluxo expiratório (PFE) e variáveis de gravidade em crianças asmáticas. MÉTODOS: Estudo analítico, experimental aleatório em 50 crianças asmáticas alocadas aleatoriamente em dois grupos: um grupo composto de 25 crianças que realizaram TMI em um programa de assistência e educação em asma (grupo TMI); e um grupo controle, composto de 25 crianças que foram submetidas apenas às consultas médicas mensais e educação em asma. O TMI foi realizado com o threshold com a carga de 40% da pressão inspiratória máxima (PImáx). A análise dos resultados foi realizada através da análise da variância, teste de qui-quadrado e teste exato de Fisher, sendo considerado significante o valor de p > 0,05. RESULTADOS: Na análise comparativa, observou-se aumento significativo da PImáx, da pressão expiratória máxima (PEmáx) e do PFE pré- e pós-intervenção no grupo TMI, como se segue: PImáx de -;48,32 ± 5,7 para -;109,92 ± 18 (p < 0,0001); PEmáx de 50,64 ± 6,5 para 82,04 ± 17(p < 0,0001); e PFE de 173,6 ± 50 para 312 ± 54 (p < 0,0001). Entretanto, não houve aumento significativo da PImáx e PEmáx no grupo controle, somente no PFE, de 188 ± 43,97 para 208,80 ± 44,283 (p < 0,0001). Houve melhora significativa das variáveis de gravidade no grupo TMI (p < 0,0001). CONCLUSÕES: O TMI e exercícios respiratórios proporcionam uma melhora na eficiência mecânica nos músculos respiratórios, no PFE e variáveis de gravidade.
Exercícios respiratórios; Asma; Asma
ORIGINAL ARTICLE
Inspiratory muscle training and respiratory exercises in children with asthma*
Elisângela Veruska Nóbrega Crispim Leite LimaI; Willy Leite LimaI; Adner NobreII; Alcione Miranda dos SantosIII; Luciane Maria Oliveira BritoIV; Maria do Rosário da Silva Ramos CostaV
IAssistant Professor of Physiotherapy. Faculdade Santa Terezinha - CEST, Santa Terezinha College - São Luís, Brazil
IIMedical Student. Universidade Federal do Maranhão - UFMA, Federal University of Maranhão - São Luís, Brazil
IIIProfessor in the Department of Public Health. Universidade Federal do Maranhão - UFMA, Federal University of Maranhão - São Luís, Brazil
IVProfessor in the Department of Internal Medicine III. Universidade Federal do Maranhão - UFMA, Federal University of Maranhão - São Luís, Brazil
VAdjunct Professor in the Department of Internal Medicine I. Universidade Federal do Maranhão - UFMA, Federal University of Maranhão - São Luís, Brazil
Correspondence to
ABSTRACT
OBJECTIVE: The aim of the present study was to evaluate the effects that inspiratory muscle training (IMT) and respiratory exercises have on muscle strength, peak expiratory flow (PEF) and severity variables in children with asthma.
METHODS: This was a randomized analytical study involving 50 children with asthma allocated to one of two groups: an IMT group, comprising 25 children submitted to IMT via an asthma education and treatment program; and a control group, comprising 25 children who were submitted only to monthly medical visits and education on asthma. The IMT was performed using a pressure threshold load of 40% of maximal inspiratory pressure (MIP). The results were evaluated using analysis of variance, the chi-square test and Fisher's exact test, values of p < 0.05 being considered significant.
RESULTS: In the comparative analysis, pre- and post-intervention values of MIP, maximal expiratory pressure (MEP) and PEF increased significantly in the IMT group: MIP from -48.32 ± 5.706 to -109.92 ± 18.041 (p < 0.0001); MEP from 50.64 ± 6.55 to 82.04 ± 17.006 (p < 0.0001); and PEF from 173.6 ± 50.817 to 312 ± 54.848 (p < 0.0001). In the control group, however, there were no significant differences between the two time points in terms of MIP or MEP, although PEF increased from 188 ± 43.97 to 208.80 ± 44.283 (p < 0.0001). There was a significant improvement in the severity variables in the IMT group (p < 0.0001).
CONCLUSIONS: Programs involving IMT and respiratory exercises can increase mechanical efficiency of the respiratory muscles, as well as improving PEF and severity variables.
Keywords: Breathing exercises; Asthma/therapy; Asthma/rehabilitation.
Introduction
Asthma is considered the most common chronic disease in children, causing considerable physical, emotional and social restrictions, as well as jeopardizing full psychomotor development.(1)
Asthma patients, due to the characteristics of the disease, suffer from increased airway resistance, as well as air trapping and lung hyperinflation, which lead to changes in the thoraco-abdominal mechanics and inspiratory muscle impairment.(2-4)
Various respiratory therapy programs for patients with asthma, using inspiratory muscle training (IMT) or breathing exercises, have been studied as a complement to pharmacological treatment.(5-11) Those studies have focused on parameters, such as the best technique, the frequency and duration of the program, as well as the clinical effects of these techniques on patients with asthma. However, although asthma causes biomechanical alterations that justify respiratory therapy interventions, systematic reviews of the literature, carried out between 2006 and 2007, evaluating the use of IMT and breathing exercises in isolation or in combination, have shown that there is still insufficient evidence and have suggested that IMT and breathing exercises both provide clinical benefit to patients with asthma.(12,13)
Consequently, the objective of the present study was to evaluate the effects that IMT and breathing exercises have on the treatment of children with asthma, specifically by investigating their effects on peak expiratory flow (PEF), muscle strength and severity variables.
Methods
This was a randomized experimental study. The initial study sample comprised 60 children with asthma, ostensibly from 8 to 12 years of age, having received no previous treatment for the disease and presenting uncontrolled asthma.(14) These children were referred to the Programa de Assistência ao Paciente Asmático (PAPA, Health Care Program for Patients with Asthma) of the Federal University of Maranhão from June to December of 2005. Of those 60 children, 2 were excluded from the study for being outside the predetermined age bracket, as were another 8 for being noncompliant with the treatment proposal (medical visits, educational program and respiratory therapy).
This age bracket was selected because this is considered a transition period in the development of the respiratory system, and it marks the end of the rapid growth phase and of the structural modifications in the peripheral lung units.(15)
The children were randomly allocated to one of two groups (IMT or control) and were monitored for three months. Group selection was carried out by means of a simple drawing, as the children were admitted to the program.
The sample size was calculated according to the following criteria: 10 cmH2O as the relevant clinical difference in maximal inspiratory pressure (MIP) for the variation between the groups, as well as between the initial and final time points; statistical significance at p < 0.05; and minimal power of 80%. One standard deviation was defined as 10 cmH2O for the control group and 15 cmH2O for the IMT group. The minimum sample size was therefore calculated to be 26 individuals per group.
After being admitted to the PAPA, the children were evaluated by attending physicians to confirm the clinical diagnosis by means of an adapted clinical questionnaire based on the First Brazilian Consensus on Asthma.(16)
The IMT group was submitted to a respiratory therapy program, medical visits and an educational program on asthma. The control group was submitted to medical visits and to the same educational program on asthma.
The educational program consisted of one 60-min session per month. During each session, patients received instruction on the following topics: asthma; signs and signals of exacerbation; asthma triggers; environmental control; rescue medication; and preventive medication.
Follow-up medical visits were carried out monthly. For patients suffering from asthma exacerbations, 5 to 10-day courses of oral corticosteroids were prescribed (mean daily dose, 1-2 mg/kg). The inhaled corticosteroid available through the PAPA was beclomethasone (50 µg or 250 µg). The inhaled beclomethasone was administered in low doses that were standardized for children (from 100 to 500 µg).(14) Pharmacological treatment was reviewed at every monthly medical visit, and doses could be maintained or readjusted. The combination of the inhaled corticosteroid with long-acting β2 agonists was also available for patients with moderate or severe asthma.
The respiratory therapy program consisted of IMT and breathing exercises, in two 50-min sessions per week, for 7 consecutive weeks, comprising a total of 14 sessions.
During the first 25 min of every session, breathing exercises were performed with patients sitting and in the supine position, in order to provide respiratory reeducation and awareness. Breathing exercises involved diaphragmatic breathing, fractionated breathing and pursed-lip breathing. Each exercise was performed in series of 10 repetitions. Immediately afterwards, IMT was performed using a Threshold IMT (Respironics, Cedar Grove, NJ, USA). The equipment has a spring-loaded valve so that inspiratory resistance can be adjusted. This step also lasted for 25 min. During the first 20 min of practice, Threshold IMT was used in 10 series of 60 s each, separated by rest periods of 60 s, in order to develop muscle strength. During the final 5 min, the equipment was used uninterruptedly in order to develop endurance. Pressure threshold load throughout the practice was 40% of MIP, calculated during the evaluation of patients prior to the beginning of each session.
The two groups were compared in terms of PEF and respiratory muscle strength, as well as in terms of the following severity variables: frequent asthma attacks; diurnal symptoms; nocturnal symptoms; impaired ability to perform activities of daily living; emergency room treatment; hospitalization; and rescue bronchodilator use.
Using an Asmaplan Peak Flow device (Comercial Médica, São Paulo, Brazil), PEF was determined during the monthly medical visits, and it was defined as the best of three successive measurements. The same equipment was used for all of the participants, although a new mouthpiece was used for each child.
In both groups, respiratory muscle strength was evaluated by means of MIP and maximal expiratory pressure (MEP) produced in the mouth, during maximal effort, against an occluded air passage, during inspiration and expiration, respectively. We used a portable vacuum manometer (GER-AR, São Paulo, Brazil). Patients were instructed to perform maximal inspiration, starting at residual volume, against the occluded valve for the measurement of MIP. For the determination of MEP, patients performed maximal expiration, starting at total lung capacity, against the abovementioned valve, and peak pressures were recorded.(17) Patients performed five maneuvers for the determination of MIP and MEP, and the highest values, in cmH20, were selected. These values were compared to parameters of normality by means of prediction equations previously proposed.(18)
Severity variables, such as frequent asthma attacks; diurnal symptoms; nocturnal symptoms; impaired ability to perform activities of daily living; emergency room treatment; hospitalization; and rescue bronchodilator use, were collected during medical follow-up visits. The data reported during the first and the last medical visits were compared.
Data were collected only after the Ethics in Research with Humans Committee of the University Hospital of the Federal University of Maranhão had approved the study (protocol 33104-01417/2004) and the legal guardians had given written informed consent.
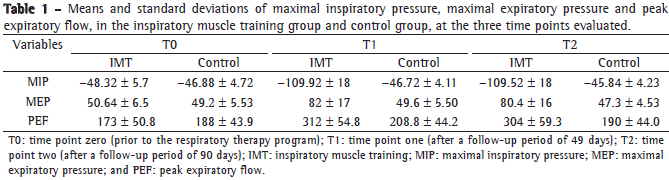
The variables of interest (MIP, MEP and PEF) were analyzed in both groups at three different time points: time point zero (T0, prior to the respiratory therapy program); time point one (T1, after 49 days of follow-up evaluation); and time point two (T2, after 90 days of follow-up evaluation).
Statistical calculations, in order to compare the variables of interest at the different time points, were performed using analysis of variance with repeated measurements. For the comparison of categorical variables, we used Fisher's exact test or, when applicable, the chi-square test.
Quantitative variables are presented as means and standard deviations, whereas qualitative variables are presented as frequencies and percentages.
Data were analyzed using the STATA 9.0 program (Stata Corp., College Station, TX, USA). The level of significance was set at 5% for all tests.
Results
Our study sample consisted of 50 children with asthma, randomly allocated to the IMT group (n = 25) and the control group (n = 25). There were no significant differences between the two groups regarding gender, age or weight (p > 0.05). The IMT group comprised 9 boys and 16 girls, with a mean age of 9.6 ± 1.2 years and a mean weight of 28.48 ± 0.4 kg, whereas the control group comprised 7 boys and 18 girls, with a mean age of 9.76 ± 1.2 years and a mean weight of 28.36 ± 2.6 kg.
Table 1 shows the means and standard deviations of the quantitative variables, at the three time points evaluated, for the patients in the IMT and control groups. In the control group, no significant differences were found among the three time points.
In the IMT group, MIP was significantly different between T0 and T1 (p < 0.0001), as well as between T0 and T2 (p < 0.0001). This was also true when we compared the means of MEP and PEF.
Mean values of MIP, MEP and PEF were also significantly different between the control and IMT groups at T1 and at T2. The post-treatment comparison showed significant differences between the groups regarding the severity variables frequent asthma attacks, impaired ability to perform activities of daily living, diurnal symptoms, nocturnal symptoms and rescue bronchodilator use (Table 2), all of which improved in the IMT group (p < 0.0001). The variables emergency room treatment and hospitalization presented no significant differences between the groups (p = 0.17).
Discussion
The results of the comparative analysis of MIP, MEP and PEF showed significant improvements in the IMT group-but not in the control group-between T0 and T1. For those same variables, there were no significant differences T1 and T2 for either group. This shows that the gains made in the IMT group were not lost after the end of the respiratory therapy.
Among the studies on the effects of asthma and its biomechanical alterations in children, there are none that have shown a decrease in respiratory muscle strength. However, when we compared our results to the values previously predicted for children,(18) we found that the children in our sample presented reduced respiratory muscle strength. Therefore, our treatment protocol (respiratory therapy, breathing exercises and IMT) was effective in improving respiratory muscle strength, MIP and MEP, as well as in reducing airway obstruction, as evidenced by the improved PEF values. In addition, after a follow-up period of 90 days, the benefits obtained from the respiratory therapy sessions were not significantly affected.
The Brazilian National Program for the Prevention of and Education on Asthma, like the American Academy of Pediatrics, includes regular activities in their objectives for the treatment of asthma. Physical activities are considered essential instruments for the psychomotor and social development of children in this age bracket. However, it is believed that children with asthma and impaired muscle strength are unmotivated to engage in physical activities, requiring specific interventions to prepare them for such activities. Previous studies have shown that such interventions lead to improvements in physical conditioning and muscle strength of children with asthma, as was confirmed in our study.(20)
The results of the present study are in agreement with those of studies involving adults diagnosed with obstructive diseases,(2,8,9,21,22) showing improvements in respiratory muscle strength, with consequent clinical improvement, after specific IMT.
The fact that our MIP results were extremely significant might be due to the effects that IMT and breathing exercises had on patients regarding the awareness and reeducation of their respiratory dynamics, facilitating biomechanical readjustment and specific training of desired muscle groups.
Until recently, there were few scientific data confirming the benefits promoted by respiratory therapy for patients with asthma. However, benefits such as those observed in our study of pediatric patients have also been reported in some studies involving adult patients. A multicenter, randomized, cross-over controlled study was carried out in order to evaluate a respiratory therapy program in eight different locations.(7) The program included breathing exercises, an educational program, IMT, bronchial hygiene techniques, relaxation techniques and recreational activities. Significant improvements were reported in exercise tolerance and in patient quality of life.
Another interesting finding of the present study was that MEP values were higher among patients submitted to specific IMT and breathing exercises in which inspiratory muscles were prioritized. However, this result suggests that the increased mechanical action on the inspiratory muscles, including muscles such as external intercostals, which confirmedly have an accessory participation in expiration, caused greater thoraco-abdominal mobility, with consequent mechanical reorganization of all of the muscles involved in respiration. In addition, during IMT and breathing exercises, inspiration and expiration are active throughout the respiratory cycle, fostering muscle function optimization, as evidenced by increased muscle strength.
Our results are in accordance with those of studies on the effects of specific IMT and physical activity in children and adults with asthma, which showed increases in MIP and MEP.(9,20)
In one study, the effects of specific expiratory muscle exercises were compared with those of specific IMT in patients with chronic obstructive pulmonary disease.(10) Although statistically insignificant, there was an increase in MEP in the group submitted to specific IMT.
The load size used in the IMT remains a point of controversy in the literature. However, it is believed that the load percentage is related to patient physical capacity to perform resistance exercises. In a study involving adults with chronic obstructive pulmonary disease,(22) IMT was performed using a load between 60 and 70% of MIP for 6 months. Improvements in MIP, walking capacity and quality of life were reported, as was a decrease in dyspnea. Using a very similar methodology, but with a load of 40% of MIP in adult asthma patients,(9) other authors reported an increase in respiratory muscle strength similar to that found in our study.
The frequency and duration of training are also controversial in the literature. In our study, the respiratory therapy program was performed in two 50-min sessions every week in order to improve compliance with the program. In one study,(20) physical conditioning and muscle strength of children with asthma were evaluated prior to and four months after the beginning of a respiratory therapy program, with less frequent and longer sessions than those in our study. Improvements in both variables were reported.
In another study,(9) the effects of IMT and physical training were investigated in adult patients with asthma. That study involved 30 patients with asthma, randomly allocated to one of three groups (10 participants each): IMT and physical training; IMT only; and control (neither IMT nor physical training). Physical training and IMT were performed three times a week for six consecutive days, totaling 18 sessions. Significant increases in MIP and MEP were reported in the group of patients who performed both physical training and IMT, as well as in that of those who performed IMT only. In both of those groups, respiratory muscle strength was maintained 30 days after the end of the sessions, whereas no changes in respiratory muscle strength were found in the control group. In addition, clinical symptoms improved in both study groups.
One group of authors conducted a study in order to evaluate the pressure-flow specificity of physiological adaptations to IMT, in addition to the temporal effects that a lack of training and reduced frequency of training have on these adaptations.(23) A lack of training resulted in small but significant reductions in inspiratory muscle function. A training frequency of two sessions per week allowed inspiratory muscle function to be maintained for up to 18 weeks after training.
Our results show that PEF increased in both groups. However, that increase was significantly higher in the IMT group than in the control group. Therefore, if PEF indicates the degree of airway obstruction at that time, we can conclude that, by means of specific IMT and breathing exercises, we can more effectively reduce the degree of airway obstruction in children with asthma.
These results corroborate those of two other studies using specific IMT in patients with cystic fibrosis and in adult patients with asthma, respectively.(24,25) In both studies, there were improvements in pulmonary function.
There have been no studies showing that respiratory therapy programs improve PEF significantly in children with asthma. However, one author compared IMT and physical training in patients with chronic obstructive pulmonary disease.(26) Higher PEF values were reported for the treated groups, although the differences were not statistically significant.
An analytical review of the literature on educational interventions for children with asthma showed that the combination of clinical treatment and educational interventions leads to improvements in self-care abilities and in pulmonary function, as well as to a reduction in asthma symptoms, which explains the higher PEF values in the children who were not submitted to the respiratory therapy program. We found no improvements in the respiratory muscle function of these children, since their results were below those predicted for their age. We believe that the optimization of respiratory muscle strength was responsible for the fact that post-training respiratory muscle function was significantly better in the patients who were submitted to respiratory therapy than in those who were not.
The results of the present study show that, after the intervention in the IMT group, there was a significant improvement in the severity variables frequent asthma attacks, impaired ability to perform activities of daily living, diurnal symptoms, nocturnal symptoms and rescue bronchodilator use. This result is corroborated by those in most of the studies evaluating IMT and breathing exercises, either in isolation or the combination, in the treatment of asthma.(12,13) The respiratory therapy program with both IMT and breathing exercises was effective to promote biomechanical reorganization and to improve respiratory muscle function, leading to a significant improvement in PEF and, consequently, in severity variables. In addition, the analytical review study on educational interventions in childhood asthma showed that the combination of clinical treatment and educational interventions leads to improvements in self-care abilities and symptoms of these patients.
In conclusion, we believe that specific IMT and breathing exercises performed by the children with asthma in this study were effective adjuvant therapies in the treatment of asthma, since both MIP and MEP increased significantly, thereby reducing airway obstruction, as evidenced by the higher PEF values and the improved severity variables.
References
- 1. Pianosi PT, Davis HS. Determinants of physical fitness in children with asthma. Pediatrics. 2004;113(3 Pt 1):e225-9.
- 2. Weiner P, Berar-Yanay N, Davidovich A, Magadle R, Weiner M. Specific inspiratory muscle training in patients with mild asthma with high consumption of inhaled beta(2)-agonists. Chest. 2000;117(3):722-7.
- 3. Gorini M, Iandelli I, Misuri G, Bertoli F, Filippelli M, Mancini M, et al. Chest wall hyperinflation during acute bronchoconstriction in asthma. Am J Respir Crit Care Med. 1999;160(3):808-16.
- 4. Laghi F, Tobin MJ. Disorders of the respiratory muscles. Am J Respir Crit Care Med. 2003;168(1):10-48.
- 5. Barnabé V. Fisioterapia provoca broncoespasmo em pacientes asmáticos? [dissertation]. São Paulo: Universidade de São Paulo,1999.
- 6. Kurabayashi H, Machida I, Yoshida Y, Tamura J, Itoh K, Kubota K. Clinical analysis of breathing exercise during immersion in 38 degrees C water for obstructive and constrictive pulmonary diseases. J Med. 1999;30(1-2):61-6.
- 7. Cambach W, Chadwick-Straver RV, Wagenaar RC, van Keimpema AR, Kemper HC. The effects of a community-based pulmonary rehabilitation programme on exercise tolerance and quality of life: a randomized controlled trial. Eur Respir J. 1997;10(1):104-13.
- 8. Weiner P, Magadle R, Massarwa F, Beckerman M, Berar-Yanay N. Influence of gender and inspiratory muscle training on the perception of dyspnea in patients with asthma. Chest. 2002;122(1):197-201.
- 9. Sampaio LM, Jamami M, Pires VA, Silva AB, Costa D. Força muscular respiratória em pacientes asmáticos submetidos ao treinamento muscular respiratório e treinamento físico. Rev. Fisioter Univ São Paulo. 2002;9(2): 43-8.
- 10. Weiner P, Magadle R, Beckerman M, Weiner M, Berar-Yanay N. Comparison of specific expiratory, inspiratory, and combined muscle training programs in COPD. Chest. 2003;124(4):1357-64.
- 11. Weiner P, Azgad Y, Ganam R, Weiner M. Inspiratory muscle training in patients with bronchial asthma. Chest. 1992;102(5):1357-61.
- 12. Ram FS, Wellington SR, Barnes NC. Inspiratory muscle training for asthma. Cochrane Database Syst Rev. 2003;(4):CD003792.
- 13. Holloway E, Ram FS. Breathing exercises for asthma. Cochrane Database Syst Rev. 2004;(1):CD001277.
- 14. Sociedade Brasileira de Pneumologia e Tisiologia. IV Diretrizes brasileiras para o manejo da asma. J Bras Pneumol. 2006;32(7):S447-S474.
- 15. Merkus PJ, ten Have-Opbroek AA, Quanjer PH. Human lung growth: a review. Pediatr Pulmonol. 1996;21(6):383-97.
- 16. Sociedade Brasileira de Alergia e Imunopatologia; Sociedade Brasileira de Pediatria; Sociedade Brasileira de Pneumologia e Tisiologia. I Consenso Brasileiro no Manejo da Asma. São Paulo: BG Cultural; 1994. 42 p.
- 17. Black LF, Hyatt RE. Maximal respiratory pressures: normal values and relationship to age and sex. Am Rev Respir Dis. 1969;99(5):696-702.
- 18. Wilson SH, Cooke NT, Edwards RH, Spiro SG. Predicted normal values for maximal respiratory pressures in caucasian adults and children. Thorax. 1984;39(7):535-8.
- 19. Vieira S. Introdução à bioestatística. 3rd ed. Rio de Janeiro: Compus; 1998.
- 20. Silva CS, Torres LA, Rahal A, Terra-Filho J, Vianna EO. Evaluation of a four-month program of physical training designed for asthmatic children. J Bras Pneumol. 2005; 31(4): 279-85.
- 21. Ramirez-Sarmiento A, Orozco-Levi M, Guell R, Barreiro E, Hernandez N, Mota S, et al. Inspiratory muscle training in patients with chronic obstructive pulmonary disease: structural adaptation and physiologic outcomes. Am J Respir Crit Care Med. 2002;166(11):1491-7.
- 22. Sánchez Riera H, Montemayor Rubio T, Ortega Ruiz F, Cejudo Ramos P, Del Castillo Otero D, Elias Hernandez T, et al. Inspiratory muscle training in patients with COPD: effect on dyspnea, exercise performance, and quality of life. Chest. 2001;120(3):748-56.
- 23. Romer LM, McConnell AK. Specificity and reversibility of inspiratory muscle training. Med Sci Sports Exerc. 2003;35(2):237-44.
- 24. Enright S, Chatham K, Ionescu AA, Unnithan VB, Shale DJ. Inspiratory muscle training improves lung function and exercise capacity in adults with cystic fibrosis. Chest. 2004;126(2):405-11.
- 25. Weiner P, Azgad Y, Ganam R, Weiner M. Inspiratory muscle training in patients with bronchial asthma. Chest. 1992;102(5):1357-61.
- 26. Kunikoshita LN. Efeitos de três programas de fisioterapia respiratória em portadores de DPOC. 2006 [dissertation]. São Carlos: Universidade Federal de São Carlos, 2006.
- 27. Santana LF, Bastos RC, Martinez-Silveira MS, Souza LS. Educational interventions for children with asthma: An analytical review of the literature J Bras Pneumol. 2005;31(5):445-58.
Publication Dates
-
Publication in this collection
02 Sept 2008 -
Date of issue
Aug 2008
History
-
Accepted
10 Dec 2007 -
Received
17 Mar 2007