RESUMO
INTRODUÇÃO:
A sialoendoscopia vem se tornando o procedimento de referência para o diagnóstico e o tratamento das doenças inflamatórias da glândula salivar.
OBJETIVO:
Avaliar a progressão de aprendizado de um mesmo cirurgião para implementação e realização da sialoendoscopia diagnóstica: verificar quantos procedimentos foram necessários para a obtenção de resultados melhores e se houve ocorrência de maior taxa de complicações no início do aprendizado.
MÉTODO:
Análise retrospectiva envolvendo 113 sialoendoscopias consecutivas realizadas de 2010 a 2013. De acordo com uma análise descritiva dos fatores relacionados à experiência do cirurgião, a casuística foi dividida em dois grupos: grupo (A), compreendendo os primeiros 50 exames; e grupo (B), os últimos 63. Em seguida, os grupos foram comparados, levando em consideração os aspectos demográficos e perioperatórios.
RESULTADOS:
No grupo A, a não realização do cateterismo papilar foi de 22% vs. 3% em B (p = 0,001). A não realização de um exame completo foi de 30% no grupo A vs. 6% em B (p = 0,001), e a necessidade de repetir o exame foi de 22% no grupo A vs. 10% em B (p = 0,058). Os percentuais de complicações foram 18% no grupo A e 10% em B (p = 0,149). O tempo operatório foi ligeiramente menor no grupo B (56 vs. 41 minutos, p = 0,045).
CONCLUSÃO:
Verificamos melhores desfechos após as 50 primeiras sialoendoscopias diagnósticas. Os percentuais de complicações foram estatisticamente semelhantes entre os grupos inicial e avançado de experiência com a sialoendoscopia.
Palavras-chave:
Doenças da glândula salivar; Endoscopia; Diagnóstico
ABSTRACT
INTRODUCTION:
Sialendoscopy is becoming the gold standard procedure for diagnosis and treatment of Salivary Gland Inflammatory Diseases.
OBJECTIVE:
To evaluate the learning progression of a single surgeon to implement and perform diagnostic sialendoscopy: to estimate how many procedures were necessary to achieve better results; if it was higher rate of complications in the beginning.
METHODS:
Retrospective analysis involving 113 consecutive sialendoscopies performed from 2010 to 2013. According to a descriptive analysis of the factors related to surgeon's experience, the casuistic was divided into two groups: group (A) comprising the first 50 exams, and group (B) the last 63. Groups were then compared concerning demographic and peri-operative aspects.
RESULTS:
In Group A, failure to catheterize papilla were 22% versus 3% in B (p = 0.001). Failure to complete examination was 30% in group A versus 6% in B (p = 0.001), and necessity to repeat exams was 22% in group A versus 10% in B (p = 0.058). The complication rates were 18% in group A, and 10% in B (p = 0.149). Operative time was slightly shorter in group B (56 versus 41 min, p = 0.045).
CONCLUSION:
We found better outcomes after the first 50 diagnostic sialendoscopies. Complication rates were statistically the same between early and late groups of experience with sialendoscopy.
Keywords:
Salivary gland diseases; Endoscopy; Diagnosis
Introdução
Nos últimos 15 anos, o padrão ouro no tratamento das doenças inflamatórias da glândula salivar (DIGS) mudou da ressecção cirúrgica aberta, para o tratamento endoscópico, com evidente ganho, evitando complicações da cirurgia das glândulas parótida e submandibular, como cicatrizes e lesões nervosas, além da preservação da função salivar.11. Marchal F, Dulguerov P, Lehmann W. Interventional sialendoscopy. N Engl J Med. 1999;341:1242-3.,22. Baptista PM, Vilar CG, Martínez JAR, Falcone MC. Sialendoscopy: a new alternative for the treatment of salivary pathology. Our experience. Acta Otorrinolaringol Esp. 2008;59:120-3. A sialoendoscopia foi originalmente descrita para tratamento da sialolitíase.33. Luers JC, Grosheva M, Reifferscheid V, Stenner M, Beutner D. Sialendoscopy for sialolithiasis: early treatment, better outcome. Head Neck. 2012;34:499-504.,44. Iro H, Dlugaiczyk J, Zenk J. Current concepts in diagnosis and treatment of sialolithiasis. Br J Hosp Med. 2006;67:24-8. Rapidamente, a técnica ganhou espaço no diagnóstico e tratamento de outras DIGS, como a sialadenite induzida pelo tratamento com iodo radioativo (TIRA), doença de Sjögren e parotidite recorrente juvenil.55. Ardekian L, Klein H, Abril R, Marchal F. Sialendoscopy for the diagnosis and treatment of juvenile recurrent parotiditis. Rev Stomatol Chir Maxillofac Chir Orale. 2014;115:17-21. Contudo, o uso de instrumentos muito delicados em estruturas muito pequenas e sensíveis como a papila e os dutos salivares demonstrou ser um grande desafio.66. Maresh A, Kutler DI, Kacker A. Sialendoscopy in the diagnosis and management of obstructive sialadenitis. Laryngoscope. 2011;121:495-500. Em 2006, Marchal et al.77. Marchal F, Chossegros C, Guyot L. A technical improvement in sialendoscopy to enter the salivary ducts. Laryngoscope. 2006;116:842-4. ainda estavam trabalhando para melhorar a técnica da sialoendoscopia, com o objetivo de adentrar os pequenos ramos dos dutos salivares.
À medida que os benefícios da sialoendoscopia com relação às cirurgias abertas se tornaram evidentes,11. Marchal F, Dulguerov P, Lehmann W. Interventional sialendoscopy. N Engl J Med. 1999;341:1242-3.,22. Baptista PM, Vilar CG, Martínez JAR, Falcone MC. Sialendoscopy: a new alternative for the treatment of salivary pathology. Our experience. Acta Otorrinolaringol Esp. 2008;59:120-3. foram estabelecidos alguns centros de treinamento no Centro de Treinamento de Sialoendoscopia Europeu, criado em 2002 por Francis Marchal.11. Marchal F, Dulguerov P, Lehmann W. Interventional sialendoscopy. N Engl J Med. 1999;341:1242-3. Apesar da crescente experiência com relação a esse procedimento, ainda restam algumas dúvidas, como, por exemplo, se a taxa de complicação é mais alta no início da curva de aprendizado e quantos casos serão necessários para que o cirurgião possa realizar com segurança uma sialoendoscopia.88. Vairel B, De Bonnecaze G, Al Shehri S. Learning curve in sialendoscopy: our first 101 procedures. Rev Laringol Otol Rhinol. 2012;133:177-81.,99. Walvekar RR, Razfar A, Carrau RL. Sialendoscopy and associated complications: a preliminary experience. Laryngoscope. 2008;118:776-9. Assim, o objetivo deste artigo foi revisar e avaliar a progressão do aprendizado de um mesmo cirurgião na implementação e realização da sialoendoscopia diagnóstica, tanto na glândula parótida como na glândula submandibular, para que seja estimado o número de procedimentos necessários para obtenção de bons resultados, e verificar se ocorre um percentual mais elevado de complicações no início do processo.
Método
Este é um estudo retrospectivo, transversal, de casos consecutivos, aprovado pelo Comitê de Revisão Institucional (CO003). Todos os pacientes forneceram consentimento informado antes de sua inclusão no estudo.
Foram incluídos todos os pacientes submetidos à sialoendoscopia realizada por um mesmo cirurgião, no período de setembro de 2010 a janeiro de 2013. Foram incluídos todos os exames da glândula parótida ou submandibular. Não houve critério de exclusão. Dentro dessa linha, a casuística compreendeu 113 sialoendoscopias abrangendo 65 pacientes (62% de mulheres) com média de idade de 46 (4-83) anos. Com relação às glândulas examinadas, a parótida representou 45% delas, e a submandibular, 55%.
O cirurgião teve um treinamento prático inicial em espécimes frescos de cabeça de porco no ESTC - European Sialoendoscopy Training Centre, Genebra, Suíça.
Inicialmente, todos os pacientes foram submetidos a uma sialoendoscopia diagnóstica.
Os pacientes foram colocados em posição supina ou semi-sentada, com anestesia local ou geral. Utilizamos miniendoscópios diagnósticos e intervencionais de Marchal (Karl Storz(r)), com diâmetro externo de 1,1 ou 1,3 mm, uma microcâmera e um sistema de vídeo.
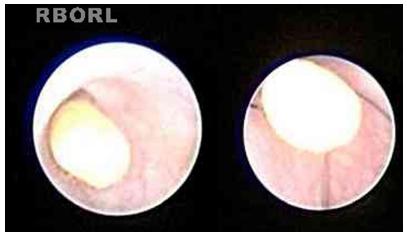
Todas as sialoendoscopias tiveram início com a localização, cateterismo e dilatação da papila salivar com sondas (fig. 1). Em seguida à realização do cateterismo papilar, o sialoendoscópio foi introduzido através da papila, enquanto o duto salivar era irrigado com salina ou água destilada, para possibilitar a visualização no monitor de vídeo. Os achados endoscópicos foram cuidadosamente estudados e medidos, objetivando uma descrição detalhada: estenose dutal, cálculos salivares (sialólitos), sinais de sialadenite crônica (mucosa pálida, estenose e tampões de muco), sinais de sialadenite aguda (mucosa friável e avermelhada, presença de pus) e tampões dutais de muco resultantes da estase do fluxo salivar.
Cateterismo da papila de uma glândula parótida esquerda (A) e sondas utilizadas para fazer a dilatação papilar (B).
Em alguns casos, o tratamento foi realizado no mesmo procedimento, dependendo do achado endoscópico, como, por exemplo, a remoção de cálculo por cesta (fig. 2) e/ou a fragmentação por litotripsia a laser. A estenose foi tratada com dilatação endoscópica. Ao final de todos os procedimentos, o cirurgião realizou sistematicamente a instilação intradutal de 100 mg de hidrocortisona.
Os cuidados pós-operatórios seguiram a rotina da reabilitação multimodal pós-operatória (Fast Track Rehabilitation): analgesia isenta de opioides e imediata alimentação/ambulação pós-operatória. Todas as sialoendoscopias foram executadas em regime ambulatorial.
Com o objetivo de estimar o número de procedimentos necessários para a obtenção de bons resultados, foi realizada uma análise inicial de desfechos relacionados ao cirurgião baseada em uma revisão dos prontuários clínicos. Pesquisamos as características que permitiam a divisão da casuística em grupos inicial e avançado, em termos de experiência com a sialoendoscopia.
Foram analisados os aspectos demográficos e os seguintes aspectos perioperatórios: 1 - tempo de duração da sialoendoscopia em minutos; 2 - não realização do cateterismo papilar; 3 - não realização de um exame endoscópico completo; 4 - necessidade de repetir a sialoendoscopia no mesmo paciente; 5 - não concretização do objetivo terapêutico; 6 - taxas de complicação perioperatórias.
Considerou-se como sucesso no cateterismo da papila quando era possível localizar essa estrutura e introduzir pelo menos uma sonda de dilatação.
Considerou-se como sucesso no exame quando havia progressão do endoscópio (diâmetro externo, 1,1 ou 1,3 mm) até pelo menos uma ramificação do duto principal, ou até que o local enfermo fosse alcançado.
Considerou-se como sucesso no tratamento quando houve concretização do objetivo terapêutico, como, por exemplo, remoção do cálculo ou dilatação da estenose.
Definição dos grupos
A análise visual de dados graficamente exibidos sugeriu que os desfechos relacionados ao cirurgião melhoraram por volta da 50ª sialoendoscopia.
Foi observada forte relação entre cateterismo papilar e experiência do cirurgião, e essa foi uma etapa importante, porque o procedimento diagnóstico só é possível se o cateterismo for concretizado.
A 50ª sialoendoscopia (fig. 3) foi a última da sequência em que foi frequente o insucesso em obter o cateterismo papilar (22%).
Gráfico sequencial de 113 sialoendoscopias consecutivas. Os pontos negros na posição horizontal inferior representam procedimentos nos quais foi conseguido o cateterismo papilar; já os os pontos negros na posição superior representam insucesso no procedimento. A linha vertical pontilhada assinala o 50° procedimento.
Depois da 50ª sialoendoscopia, em apenas dois procedimentos (3%) não foi realizado o cateterismo papilar (fig. 3). Esses procedimentos foram realizados bilateralmente nas parótidas de uma mulher com 28 anos, tratada com iodo radioativo para um carcinoma papilar da tireoide. Havia uma importante estenose papilar, e esse achado sugeriu maior dificuldade anatômica, e não a inexperiência do cirurgião.
Com base nesses achados, foram definidos dois grupos: grupo inicial (A) da experiência do cirurgião com a sialoendoscopia, compreendendo os primeiros 50 exames; e grupo avançado (B), com as últimas 63 sialoendoscopias.
Análise estatística
A análise estatística foi realizada com o programa SPSS, versão 19.0 (SPSS, Chicago, IL).
Antes de descrever ou comparar os grupos de estudo, realizamos o teste de Kolmogorov-Smirnov de normalidade para variáveis contínuas. Utilizamos o teste exato de Fisher para comparação das frequências, e o teste t de Student para comparação das médias. Além disso, aplicamos o teste de postos sinalizados (signed ranks) para comparação das distribuições não paramétricas pareadas. Valores de p < 0,05 foram considerados como estatisticamente significantes.
Análise auxiliar
Também estabelecemos uma comparação pareada entre escores pré e pós-operatórios em uma escala visual colorida para os sintomas de sialadenite. Essa escala foi aplicada nos últimos 21 pacientes. Esses casos tinham sido submetidos a sialoendoscopias diagnósticas ou diagnósticas/terapêuticas. Na escala visual colorida, zero corresponde à ausência de sintomas e 10 à sintomatologia máxima (fig. 4). Os questionários da escala visual colorida foram aplicados no ambulatório, antes da sialoendoscopia e por volta do 30º dia após o procedimento.
Resultados
Comparação dos grupos inicial e avançado da experiência com a sialoendoscopia
A média de idade entre os grupos foi parecida: grupo A, 49 ± 3 (17-83) anos; grupo B, 43 ± 4 (4-75) anos (p = 0,21).
Houve maior número de mulheres nos dois grupos: 58% no grupo A e 65% no grupo B (p = 0,38).
No grupo A, as sialoendoscopias de glândula submandibular foram mais frequentes (74%) vs. grupo B (40%; p = 0,0001*).
Os sintomas de sialadenite sem presença de cálculo constituíram o achado mais frequente nos dois grupos (tabela 1). Foi diagnosticado maior número de sialólitos no grupo A. O grupo B teve maior número de pacientes com história de tratamento com iodo radioativo e com parotidite recorrente juvenil.
A anestesia geral foi aplicada em 80% do grupo A e em 89% do grupo B (p = 0,147).
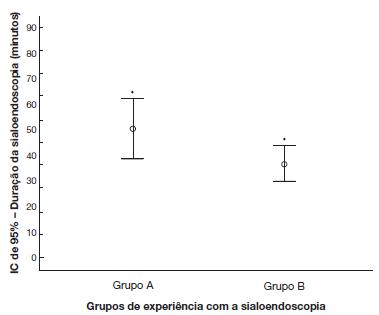
O tempo de duração das sialoendoscopias no grupo A foi maior que no grupo B: média de 56 (20-260) minutos vs. 41 (10-120) minutos (p = 0,045) (fig. 5). Na análise da duração da sialoendoscopia para cada glândula examinada, excluímos os casos em que não foi realizado o cateterismo papilar.
Comparação entre as médias de duração da sialoendoscopia (minutos), de acordo com os grupos inicial e avançado para experiência do cirurgião (*Teste t de Student, p = 0,045).
A tabela 2 lista a comparação dos desfechos perioperatórios entre os grupos A e B. Foi observada maior frequência de insucesso na sialoendoscopia diagnóstica no grupo A, sobretudo em decorrência da não realização do cateterismo papilar nesse grupo. Quando a papila foi cateterizada com êxito, a não realização de um exame endoscópico completo também foi mais alta no grupo A. Portanto, houve maior necessidade de repetir esse procedimento no mesmo paciente no grupo A.
As sialoendoscopias no grupo A com insucesso na realização do exame completo foram distribuídas da seguinte forma: cateterismo papilar não realizado em 11; falso trajeto do endoscópio em decorrência de perfuração do duto em uma; sialoendoscopia com anestesia local interrompida pela dor em uma; e dificuldades anatômicas em duas.
As sialoendoscopias no grupo B, com insucesso na realização do exame completo, foram distribuídas da seguinte forma: cateterismo papilar não realizado em duas; ressecção prévia da glândula parótida acessória em uma; e extensa fibrose dutal com perfuração e falso trajeto do endoscópio em uma.
Uma vez que no grupo A as sialoendoscopias de glândula submandibular foram mais frequentes, efetuamos uma análise multivariada e constatamos que, independentemente do tipo de glândula, as sialoendoscopias do grupo A estavam relacionadas a maior número de insucessos em completar o exame (teste multivariado, p = 0,02).
A tabela 3 lista os achados endoscópicos das sialoendoscopias.
Achados endoscópicos nos grupos inicial e avançado de experiência com sialoendoscopia (foram excluídos os casos em que a sialoendoscopia não foi completada)
Houve previsão de tratamento em 70% (36/50) dos procedimentos no grupo A e em 91% (57/63) no grupo B (p = 0,006). A não realização do tratamento no grupo A ocorreu em 25% (9/36); e no grupo B, em 5% (3/57) (p = 0,008).
Não houve diferença estatisticamente significante nas complicações perioperatórias entre os grupos (tabela 2). As complicações foram:
-
Falso trajeto do endoscópio em decorrência de perfuração de duto: três no grupo A e quatro no grupo B;
-
Avulsão da papila: dois casos no grupo A e um no grupo B;
-
Inchaço intenso e sintomas de dor associados à infecção glandular em um caso, em cada grupo;
-
Fístula salivar em um caso do grupo A;
-
Reestenose de duto salivar em dois casos do grupo A.
Análise auxiliar
A mediana dos escores pré-operatórios da escala visual colorida para sintomas de sialadenite (9 [5-10]) foi maior do que a mediana para os escores pós-operatórios (2 [0-9]) (teste de Wilcoxon, p = 0,001). Mesmo pacientes submetidos a sialoendoscopia diagnóstica não acompanhada de procedimento terapêutico apresentaram alívio dos sintomas da sialadenite, graças à dilatação da papila e à instilação de esteroides.
Discussão
A sialoendoscopia é um procedimento relativamente novo para diagnóstico e tratamento de doenças do duto salivar. Esse procedimento foi introduzido na prática clínica no final dos anos de 1990, e provocou uma mudança expressiva no diagnóstico e no tratamento da sialolitíase.33. Luers JC, Grosheva M, Reifferscheid V, Stenner M, Beutner D. Sialendoscopy for sialolithiasis: early treatment, better outcome. Head Neck. 2012;34:499-504. Uma das principais mudanças foi a redução do número de glândulas salivares removidas em decorrência da presença de sialólitos.44. Iro H, Dlugaiczyk J, Zenk J. Current concepts in diagnosis and treatment of sialolithiasis. Br J Hosp Med. 2006;67:24-8.
Até recentemente, o principal uso da sialoendoscopia se baseava na confirmação do diagnóstico de obstruções e na remoção de sialólitos, mas seu uso foi ampliado para outras doenças inflamatórias, como a sialadenite induzida por iodo radioativo, parotidite recorrente juvenil, doença de Sjögren e estenose dutal.1010. Nahlieli O, Nazarian Y. Sialadenitis following radioiodine therapy - a new diagnostic and treatment modality. Oral Dis. 2006;12:476-9.
11. Capaccio P, Sigismund PE, Luca N, Marchisio P, Pignataro L. Modern management of juvenile recurrent parotitis. J Laryngol Otol. 2012;126:1254-60.
12. Shacham R, Puterman MB, Ohana N, Nahlieli O. Endoscopic treatment of salivary glands affected by autoimmune diseases. J Oral Maxillofac Surg. 2011;69:476-81.-1313. Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases. Acta Otorhinolaryngol Ital. 2007;27:161-72.
A sialoendoscopia tem grande utilidade como método diagnóstico na investigação de doenças inflamatórias de origem desconhecida no interior das glândulas salivares.1414. Nahlieli O, Baruchin A. Long-term experience with endoscopic diagnosis and treatment of salivary gland inflammatory diseases. Laryngoscope. 2000;110:988-93. Apesar de sua simplicidade conceitual, é um procedimento desafiador, particularmente no modo terapêutico e, por isso, exige mãos habilidosas e experientes, devido ao risco potencial de perfuração do duto salivar.22. Baptista PM, Vilar CG, Martínez JAR, Falcone MC. Sialendoscopy: a new alternative for the treatment of salivary pathology. Our experience. Acta Otorrinolaringol Esp. 2008;59:120-3.
Os obstáculos à implementação desse procedimento são o custo inicial do equipamento e a curva de aprendizado associada ao uso de uma técnica nova e meticulosa.66. Maresh A, Kutler DI, Kacker A. Sialendoscopy in the diagnosis and management of obstructive sialadenitis. Laryngoscope. 2011;121:495-500.
Neste estudo, quase todas as endoscopias (85%) foram realizadas com anestesia geral em um esquema ambulatorial, mas o procedimento também pode ser realizado com o uso de anestesia local. O tipo de anestesia é uma questão de escolha do paciente ou da equipe cirúrgica, mas, ao que parece, a anestesia geral pode ser mais apropriada para o início da curva de aprendizado e também para casos complexos.
Na literatura, a sialolitíase é considerada a principal causa de doença salivar obstrutiva, sendo responsável por 66% dos casos.1313. Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases. Acta Otorhinolaryngol Ital. 2007;27:161-72. Mas, em nossa casuística, foi causa menos comum (23%). Uma das razões para esse resultado é a presença de outras causas recorrentes de sialadenite obstrutiva, descritas menos frequentemente nas séries da literatura, mas comuns em nossa prática clínica, como, por exemplo, a sialadenite induzida por iodo radioativo (13%), uma vez que somos um centro de referência para tratamento de câncer da tireoide. Em nossa experiência, estenose na ausência de litíase é causa comum de obstrução (31%) - em alguns casos, com causa conhecida (p. ex., iodo radioativo ou doença de Sjögren) e, em outros, sem causa aparente (idiopática). A literatura considera a estenose como a segunda causa de obstrução.1313. Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases. Acta Otorhinolaryngol Ital. 2007;27:161-72. Com o desenvolvimento da técnica de sialoendoscopia, provavelmente outras indicações, além da litíase, se tornarão cada vez mais frequentes. Nessa mesma linha, em nossa experiência, a sialadenite induzida por TIRA foi mais frequente no grupo B. Apesar da variabilidade das causas para indicação da sialoendoscopia, a técnica para o exame diagnóstico é idêntica; assim, é possível extrapolar a nossa análise da progressão do aprendizado.
Todos os procedimentos foram realizados pelo mesmo cirurgião, com o mesmo equipamento, seguindo-se o treinamento prático inicial. Os desfechos pós-operatórios considerados melhores depois de 50 sialoendoscopias estão diretamente associados à capacidade do cirurgião, sobretudo o cateterismo da papila salivar.
Na análise dos gráficos de interquartis para a sequência de sialoendoscopias, foi observado que, em comparação com os quartis finais, os dois primeiros concentravam maior número de casos de insucesso no cateterismo papilar, de insucesso na realização do exame e na resolução do objetivo terapêutico. Essa melhora foi estatisticamente confirmada por comparações entre os grupos inicial e avançado, tanto na análise univariada como na multivariada. Esses dados sugerem que 50 procedimentos poderiam ser considerados como um limite aceitável na curva de aprendizado para a sialoendoscopia. Depois dos primeiros 50 exames, o cateterismo papilar não foi possível apenas nas duas glândulas parótidas de um paciente, o que sugere uma variação anatômica específica, e não a inexperiência do cirurgião.
Na literatura, Danquart et al.1515. Danquart J, Wagner N, Arndal H, Homøe P. Sialendoscopy for diagnosis and treatment of non-neoplastic obstruction in the salivary glands. Dan Med Bull. 2011;58:A4232. descreveram um aumento nos percentuais de sucesso dos primeiros 25 procedimentos para os 25 finais, embora sem significado estatístico. Assim, nos parece que o efeito da curva de aprendizado é realmente obtido depois da realização de um número superior a 25 procedimentos, conforme observamos no presente estudo.
Verificamos que as características demográficas e clínicas dos grupos eram homogêneas, mas o grupo inicial foi submetido a um maior número de endoscopias submandibulares. Perguntamos-nos se os piores desfechos observados nos procedimentos iniciais poderiam ser resultantes desse fato, e não, sendo decorrentes da curva de aprendizado. Para responder a essa dúvida, realizamos uma análise multivariada. Os resultados da análise indicaram melhores desfechos com a progressão do aprendizado, independentemente da frequência da glândula examinada. A endoscopia submandibular estava associada somente ao maior número de complicações vs. parótida, enquanto que a curva de aprendizado não afetou as porcentagens de complicações.
O tempo operatório foi mais curto no grupo B, mesmo diante de exames mais completos e de maior número de procedimentos terapêuticos, o que demandaria maior consumo de tempo. No grupo A, a duração média da sialoendoscopia foi de 56 minutos, e no grupo B, 41 minutos. A literatura descreve que as durações médias da sialoendoscopia diagnóstica e operatória são de, respectivamente, 26 ± 14 e 73 ± 43 minutos.1616. Marchal F, Dulguerov P, Becker M, Barki G, Disant F, Lehmann W. Specificity for parotid sialendoscopy. Laryngo- scope. 2001;111:264-71.
O cateterismo papilar foi conseguido em 89% dos procedimentos - um achado similar ao registrado na literatura.1515. Danquart J, Wagner N, Arndal H, Homøe P. Sialendoscopy for diagnosis and treatment of non-neoplastic obstruction in the salivary glands. Dan Med Bull. 2011;58:A4232. Grupos de cirurgiões com maior experiência descrevem percentuais de sucesso de 96-98%1717. Marchal F, Duelguerov P. Sialolithiasis management: the state of the art. Arch Otolaryngol Head Neck Surg. 2003;29: 951-6.,1818. Nahlieli O, Nakar LH, Nazarian Y, Turner MD. Sialendoscopy: a new approach to salivary gland obstructive pathology. J Am Dent Assoc. 2006;137:1394-400. para a obtenção do objetivo terapêutico, um valor similar ao obtido no grupo B (95%) do nosso estudo, enquanto que para o grupo A obteve-se apenas 75%.
Apesar da curva de aprendizado do cirurgião, o percentual global de complicações foi baixo, com valores comparáveis aos citados na literatura.1919. Strychowsky JE, Sommer DD, Gupta MK, Cohen N, Nahlieli O. Sialendoscopy for the management of obstructive salivary gland disease. Arch Otolaryngol Head Neck Surg. 2012;138: 541-7.
O efeito mais frequente da sialoendoscopia é o inchaço glandular temporário, em decorrência da irrigação. Em nosso estudo, a frequência foi de 61%, e a literatura descreve valores de até 80-100%.1313. Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases. Acta Otorhinolaryngol Ital. 2007;27:161-72.
Raramente a literatura descreve complicações importantes, como a perfuração de duto com falso trajeto. Documentamos uma incidência de 8%, e em todos os casos ocorreu resolução espontânea. Danquart1515. Danquart J, Wagner N, Arndal H, Homøe P. Sialendoscopy for diagnosis and treatment of non-neoplastic obstruction in the salivary glands. Dan Med Bull. 2011;58:A4232. relatou tal ocorrência em 6%; em sua maioria, complicações durante o exame da glândula submandibular. Também tivemos dois casos de infecção; após os quais, decidimos prescrever antibióticos sistematicamente. Na literatura, a frequência descrita de infecções é de 1,6%.11. Marchal F, Dulguerov P, Lehmann W. Interventional sialendoscopy. N Engl J Med. 1999;341:1242-3. Outras complicações descritas na literatura,11. Marchal F, Dulguerov P, Lehmann W. Interventional sialendoscopy. N Engl J Med. 1999;341:1242-3. como, por exemplo, sangramento e lesão nervosa, não foram observadas em nossa casuística. Ocorreu estenose na forma de recidiva dos mesmos casos tratados inicialmente com um diagnóstico de estenose; assim, essa não é considerada realmente uma complicação do procedimento, mas uma evolução da doença.
Nosso artigo também foi o primeiro estudo a analisar, de maneira objetiva, a evolução dos sintomas de pacientes pela sialoendoscopia. Mesmo ainda não sendo empregada para todos os casos, a análise auxiliar revelou uma melhora estatisticamente significante da média , de 9 para 2, na escala visual colorida para os sintomas. Aguardamos com ansiedade a continuação dessa análise, para que, em futuros estudos, seja possível avaliar desfechos mais tardios.
Conclusões
A sialoendoscopia é um procedimento desafiador, com uma progressão do aprendizado. Observamos desfechos estatisticamente melhores, com percentuais mais altos para cateterismo da papila e um número maior de realização de exames completos depois dos primeiros 50 procedimentos.
O percentual de complicações não foi afetado pela progressão do aprendizado. Estatisticamente, foram obtidos os mesmos resultados entre os grupos inicial e avançado, em termos de experiência com a sialoendoscopia.
References
-
1Marchal F, Dulguerov P, Lehmann W. Interventional sialendoscopy. N Engl J Med. 1999;341:1242-3.
-
2Baptista PM, Vilar CG, Martínez JAR, Falcone MC. Sialendoscopy: a new alternative for the treatment of salivary pathology. Our experience. Acta Otorrinolaringol Esp. 2008;59:120-3.
-
3Luers JC, Grosheva M, Reifferscheid V, Stenner M, Beutner D. Sialendoscopy for sialolithiasis: early treatment, better outcome. Head Neck. 2012;34:499-504.
-
4Iro H, Dlugaiczyk J, Zenk J. Current concepts in diagnosis and treatment of sialolithiasis. Br J Hosp Med. 2006;67:24-8.
-
5Ardekian L, Klein H, Abril R, Marchal F. Sialendoscopy for the diagnosis and treatment of juvenile recurrent parotiditis. Rev Stomatol Chir Maxillofac Chir Orale. 2014;115:17-21.
-
6Maresh A, Kutler DI, Kacker A. Sialendoscopy in the diagnosis and management of obstructive sialadenitis. Laryngoscope. 2011;121:495-500.
-
7Marchal F, Chossegros C, Guyot L. A technical improvement in sialendoscopy to enter the salivary ducts. Laryngoscope. 2006;116:842-4.
-
8Vairel B, De Bonnecaze G, Al Shehri S. Learning curve in sialendoscopy: our first 101 procedures. Rev Laringol Otol Rhinol. 2012;133:177-81.
-
9Walvekar RR, Razfar A, Carrau RL. Sialendoscopy and associated complications: a preliminary experience. Laryngoscope. 2008;118:776-9.
-
10Nahlieli O, Nazarian Y. Sialadenitis following radioiodine therapy - a new diagnostic and treatment modality. Oral Dis. 2006;12:476-9.
-
11Capaccio P, Sigismund PE, Luca N, Marchisio P, Pignataro L. Modern management of juvenile recurrent parotitis. J Laryngol Otol. 2012;126:1254-60.
-
12Shacham R, Puterman MB, Ohana N, Nahlieli O. Endoscopic treatment of salivary glands affected by autoimmune diseases. J Oral Maxillofac Surg. 2011;69:476-81.
-
13Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases. Acta Otorhinolaryngol Ital. 2007;27:161-72.
-
14Nahlieli O, Baruchin A. Long-term experience with endoscopic diagnosis and treatment of salivary gland inflammatory diseases. Laryngoscope. 2000;110:988-93.
-
15Danquart J, Wagner N, Arndal H, Homøe P. Sialendoscopy for diagnosis and treatment of non-neoplastic obstruction in the salivary glands. Dan Med Bull. 2011;58:A4232.
-
16Marchal F, Dulguerov P, Becker M, Barki G, Disant F, Lehmann W. Specificity for parotid sialendoscopy. Laryngo- scope. 2001;111:264-71.
-
17Marchal F, Duelguerov P. Sialolithiasis management: the state of the art. Arch Otolaryngol Head Neck Surg. 2003;29: 951-6.
-
18Nahlieli O, Nakar LH, Nazarian Y, Turner MD. Sialendoscopy: a new approach to salivary gland obstructive pathology. J Am Dent Assoc. 2006;137:1394-400.
-
19Strychowsky JE, Sommer DD, Gupta MK, Cohen N, Nahlieli O. Sialendoscopy for the management of obstructive salivary gland disease. Arch Otolaryngol Head Neck Surg. 2012;138: 541-7.
-
☆
Como citar este artigo: Steck JH, Stabenow E, Volpi EM, Vasconcelos ECG. The learning progression of diagnostic sialendoscopy. Braz J Otorhinolaryngol. 2016;82:170-6.
-
☆ ☆
Instituição: ONCCAPE - Clínica - Serviço de Cirurgia de Cabeça e Pescoço.
Datas de Publicação
-
Publicação nesta coleção
Mar-Apr 2016
Histórico
-
Recebido
17 Set 2014 -
Aceito
21 Fev 2015