Resumos
A tuberculose é uma doença de alta incidência e prevalência no Brasil. Sinais sugestivos de atividade ou seqüela da tuberculose podem ser obtidos através dos métodos de imagem. Na radiografia de tórax, a tuberculose pulmonar ativa pode manifestar-se sob a forma de consolidações, cavitações, padrões intersticiais (reticulares/retículo-nodulares), linfonodomegalias hilares ou mediastinais e derrame pleural. Imagens compatíveis com doença ativa, como nódulos centrolobulares de distribuição segmentar, cavidades de paredes espessas, espessamento de parede brônquica ou bronquiolar, bronquiectasias e linfonodomegalias, podem ser observadas pela tomografia computadorizada do tórax; cavidades de paredes finas, bronquiectasias de tração e estrias são imagens sugestivas de seqüela da doença, assim como o enfisema e o aspecto em mosaico do parênquima pulmonar. A cintilografia com o citrato de gálio-67 é um método complementar útil na detecção de processos infecciosos, incluindo a tuberculose, especialmente em pacientes imunossuprimidos. Estudos de inalação e perfusão pulmonar são utilizados na avaliação pré-operatória de pacientes com seqüelas de tuberculose ou tuberculose multirresistente. A tomografia por emissão de pósitrons utilizando a deoxiglicose marcada com o flúor-18 permite a detecção do processo inflamatório que ocorre na fase ativa da tuberculose e que pode persistir, em menor intensidade, após o término do tratamento. Métodos de imagem constituem importantes recursos para o diagnóstico e acompanhamento da tuberculose pulmonar.
Tuberculose; Radiografia; Tomografia computadorizada; Cintilografia; Tomografia por emissão
Tuberculosis is a disease of high incidence and prevalence in Brazil. Imaging methods can reveal signs suggestive of tuberculosis activity or sequelae. Chest radiographs can reveal active lung tuberculosis through consolidations, cavitations, interstitial patterns (nodular and reticulo-nodular), mediastinal or hilar lymphadenopathy and pleural effusions. Images compatible with the active disease, such as centrilobular nodules segmentarily distributed, thick-walled cavities, thickened bronchial or bronchiolar walls, bronchiectasis and lymphadenopathy can be observed by computerized tomography. Thin-walled cavities, traction bronchiectasis, parenchymal bands, emphysema and mosaic pattern are signs suggestive of inactive disease. Gallium-67 citrate scyntigraphy is a complementary method useful in the detection of infectious diseases, including tuberculosis, especially in immunocompromised patients. Inhalation / perfusion analyses are used in the pre-operative assessment of patients carrying tuberculosis sequelaes and multiresistant tuberculosis. Positron emission tomography with fluorine-18 labeled deoxyglucose allows the detection of the inflammatory process that takes place during the active stage of tuberculosis and may persist, not so intense, after specific treatment is over. Imaging methods are valuable tools to be used in the diagnosis and follow up of pulmonary tuberculosis.
Tuberculosis; Radiography; Computed tomography; Scintigraphy; Emission-computed tomography
ATUALIZAÇÃO
Imagem em tuberculose pulmonar* * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP.
SIDNEY BOMBARDA1 * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP. , CLÁUDIA MARIA FIGUEIREDO2 * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP. , MARCELO BUARQUE DE GUSMÃO FUNARI2 * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP. ,
JOSÉ SOARES JÚNIOR3 * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP. , MÁRCIA SEISCENTO1 * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP. , MÁRIO TERRA FILHO4 * Trabalho realizado na Divisão de Doenças Respiratórias, Instituto do Coração (InCor), Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP.
A tuberculose é uma doença de alta incidência e prevalência no Brasil. Sinais sugestivos de atividade ou seqüela da tuberculose podem ser obtidos através dos métodos de imagem. Na radiografia de tórax, a tuberculose pulmonar ativa pode manifestar-se sob a forma de consolidações, cavitações, padrões intersticiais (reticulares/retículo-nodulares), linfonodomegalias hilares ou mediastinais e derrame pleural. Imagens compatíveis com doença ativa, como nódulos centrolobulares de distribuição segmentar, cavidades de paredes espessas, espessamento de parede brônquica ou bronquiolar, bronquiectasias e linfonodomegalias, podem ser observadas pela tomografia computadorizada do tórax; cavidades de paredes finas, bronquiectasias de tração e estrias são imagens sugestivas de seqüela da doença, assim como o enfisema e o aspecto em mosaico do parênquima pulmonar. A cintilografia com o citrato de gálio-67 é um método complementar útil na detecção de processos infecciosos, incluindo a tuberculose, especialmente em pacientes imunossuprimidos. Estudos de inalação e perfusão pulmonar são utilizados na avaliação pré-operatória de pacientes com seqüelas de tuberculose ou tuberculose multirresistente. A tomografia por emissão de pósitrons utilizando a deoxiglicose marcada com o flúor-18 permite a detecção do processo inflamatório que ocorre na fase ativa da tuberculose e que pode persistir, em menor intensidade, após o término do tratamento. Métodos de imagem constituem importantes recursos para o diagnóstico e acompanhamento da tuberculose pulmonar.
Pulmonary tuberculosis imaging
Tuberculosis is a disease of high incidence and prevalence in Brazil. Imaging methods can reveal signs suggestive of tuberculosis activity or sequelae. Chest radiographs can reveal active lung tuberculosis through consolidations, cavitations, interstitial patterns (nodular and reticulo-nodular), mediastinal or hilar lymphadenopathy and pleural effusions. Images compatible with the active disease, such as centrilobular nodules segmentarily distributed, thick-walled cavities, thickened bronchial or bronchiolar walls, bronchiectasis and lymphadenopathy can be observed by computerized tomography. Thin-walled cavities, traction bronchiectasis, parenchymal bands, emphysema and mosaic pattern are signs suggestive of inactive disease. Gallium-67 citrate scyntigraphy is a complementary method useful in the detection of infectious diseases, including tuberculosis, especially in immunocompromised patients. Inhalation / perfusion analyses are used in the pre-operative assessment of patients carrying tuberculosis sequelaes and multiresistant tuberculosis. Positron emission tomography with fluorine-18 labeled deoxyglucose allows the detection of the inflammatory process that takes place during the active stage of tuberculosis and may persist, not so intense, after specific treatment is over. Imaging methods are valuable tools to be used in the diagnosis and follow up of pulmonary tuberculosis.
Descritores Tuberculose. Radiografia. Tomografia computadorizada. Cintilografia. Tomografia por emissão.
Key words Tuberculosis. Radiography. Computed tomography. Scintigraphy. Emission-computed tomography.
OMS Organização Mundial da Saúde
CVE SP Centro de Vigilância Epidemiológica do Estado de São Paulo
HIV Vírus da imunodeficiência humana
SIDA Síndrome da imunodeficiência adquirida
PaO2 Pressão parcial de oxigênio arterial
RX Radiografia
PA Póstero-anterior
TC Tomografia computadorizada
PET Tomografia por emissão de pósitrons
FDG-F18 Deoxiglicose marcada com flúor-18
InCor Instituto do Coração
HC-FMUSP Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo
HISTÓRICO
Ao mesmo tempo em que Wilhelm Conrad Röentgen descobria os raios X, em 1895, a tuberculose pulmonar, conhecida como a "peste branca", era responsável por centenas de milhares de mortes em todo o mundo. A descoberta de Röentgen permitiu a introdução da radioscopia nos procedimentos médicos, inclusive na avaliação das doenças torácicas. Em 1897, Willians realizou estudos em pacientes portadores de tuberculose e demonstrou a eficácia do método na observação das lesões do parênquima pulmonar comprometido pelo Mycobacterium tuberculosis. Em 1899, Bouchard foi o primeiro a observar, através de imagens, o derrame pleural causado pela tuberculose, e Walsman descreveu as cavitações e o aspecto miliar da doença no mesmo ano(1).
Desenvolveram-se, a partir de 1903, os aparelhos portáteis de raios X, amplamente usados durante a Primeira Grande Guerra com a finalidade de localizar balas e facilitar as cirurgias nos campos de batalha.
São dessa época alguns dos primeiros estudos de anatomia radiológica desenvolvidos por Marie Curie e os de Dunham, que propôs a classificação da tuberculose de acordo com seus achados radiológicos.
Ao final da Primeira Guerra Mundial, a tuberculose disseminava-se pelo mundo com maior intensidade, tornando necessária a adoção de medidas de controle da doença. Essas medidas incluíam a identificação dos doentes através da radiografia, fato que intensificou o uso dos raios X em vários países e deu início à fase sanatorial da tuberculose com a confinação dos doentes nos sanatórios durante décadas.
Em 1936, o médico brasileiro Manoel Dias de Abreu desenvolveu um método combinando radiografia e fotografia para efetuar o rastreamento da tuberculose pulmonar em larga escala. Esse método, denominado abreugrafia, tornou possível o screening radiográfico em massa dos soldados e marinheiros conduzidos à Segunda Guerra Mundial e também teria inspirado um ambicioso programa de busca de tuberculose entre os norte-americanos, abrangendo cerca de dez milhões de pessoas(2). No Brasil, a abreugrafia foi amplamente incorporada aos serviços públicos de saúde até 1990, quando o Ministério do Trabalho e Previdência Social a excluiu do conjunto de exames médicos obrigatórios no acompanhamento da saúde do trabalhador.
EPIDEMOLOGIA
A tuberculose é a doença infecciosa mais comum da espécie humana, acometendo oito milhões de pessoas em todo o mundo. Estima-se em dois bilhões o número de indivíduos infectados, a maioria vivendo em países emergentes, onde 98% dos casos de morte devidos à tuberculose ocorreram em 1990, segundo a OMS(3). Em contraste, nos países industrializados, a taxa de incidência de 23/100.000 habitantes é responsável por apenas 4% do total de casos notificados em todo o mundo anualmente(4).
No Brasil, são notificados 90.000 casos novos por ano para 130.000 estimados. No Estado de São Paulo, em 1999, foram notificados 21.356 casos de tuberculose em todas as suas formas clínicas, dos quais 17.884 representaram a forma pulmonar. O coeficiente de mortalidade situou-se na faixa de 4,3/100.000 habitantes, representando aproximadamente 1.000 mortes/ano em todo o Estado, segundo dados do CVE SP.
Assim como em vários outros países, há discrepância entre o número de casos notificados e a incidência estimada(3). Esse fato, associado a alto coeficiente de mortalidade, indica a condição de demora no diagnóstico e no início do tratamento, fatores limitantes ao adequado controle da tuberculose.
PATOGÊNESE
A tuberculose pulmonar é dividida em primária (primoinfecção) e secundária(5). A forma primária é a que ocorre em indivíduos que ainda não tiveram contato com o bacilo, sendo, portanto, mais comum em crianças. A forma secundária desenvolve-se a partir de uma nova infecção (reinfecção exógena) ou da reativação de bacilos latentes (reinfecção endógena).
Na primoinfecção, o Mycobacterium tuberculosis inalado atinge os alvéolos, onde ocorre um processo inflamatório inicial mediado por neutrófilos polimorfonucleares/macrófagos alveolares e a formação de um nódulo exsudativo. Se esse primeiro mecanismo de defesa não for suficiente para conter o avanço do bacilo, a fração lipídica e a tuberculoproteína do bacilo combinam-se aos receptores Fc dos macrófagos, tornando-os ativados e capazes de apresentar os antígenos do microorganismo aos linfócitos T no tecido linfóide associado aos brônquios. Nestes, os macrófagos ativados passam a secretar principalmente três tipos de citocinas: quimiotáxicas (p. ex.: leucotrieno B4 e interleucina 1), interferon e fator de crescimento de fibroblastos, constituindo-se assim uma reação de hipersensibilidade. Os macrófagos ativados voltam aos alvéolos, aglomeram-se ao redor dos bacilos, transformando-se em células epitelióides, onde clones de células T formam um manguito periférico ao redor destas. Terminada a sua função fagocítica, as células epitelióides se agrupam e originam as células gigantes multinucleadas. Essa reação produtiva constitui o granuloma, cuja função básica é a de barreira à disseminação do bacilo a outros locais do tecido normal. O conjunto de granulomas formados recebe o nome de nódulo de Ghon. Ao conjunto de nódulo de Ghon, linfangite e linfadenite dá-se o nome de complexo primário da tuberculose que, dependendo do número e da virulência dos bacilos e do grau de hipersensibilidade e resistência do hospedeiro, pode evoluir para cura ou para doença.
A doença primária evolui a partir do foco pulmonar (processo pneumônico parenquimatoso) ou, com maior freqüência, do foco ganglionar. Esses gânglios podem fistulizar-se para um brônquio adjacente e determinar a disseminação broncogênica da tuberculose. Com a expansão das lesões destrutivas, os bacilos atingem os vasos sanguíneos e disseminam-se para o pulmão e outros órgãos.
A lesão inicial parenquimatosa ou uma nova infecção originam a necrose central, liquefação e eliminação do material por um brônquio de drenagem com a formação da cavitação. A partir da cavitação, os bacilos disseminam-se pelo pulmão por via brônquica (disseminação broncogênica) e, tal como na forma progressiva da infância, por via hematogênica (tuberculose miliar).
DIAGNÓSTICO
O diagnóstico da tuberculose pulmonar em nosso meio baseia-se no encontro de duas baciloscopias diretas positivas no escarro, uma cultura positiva para Mycobacterium tuberculosis ou ainda imagem radiológica sugestiva ou outros exames complementares que, associados a achados clínicos, sugiram doença(6).
O adequado conhecimento das imagens compatíveis com atividade da tuberculose é, portanto, um importante recurso para o diagnóstico precoce e início de tratamento.
MÉTODOS DE IMAGEM
Radiografia
A radiografia do tórax é o método de imagem de escolha na avaliação inicial e no acompanhamento da tuberculose pulmonar.
Na tuberculose primária a radiografia do tórax pode ser normal, embora pequenos nódulos periféricos possam estar presentes e não ser visualizados.
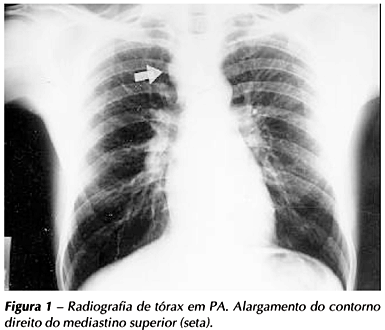
A linfonodomegalia mediastinal é a manifestação radiológica mais freqüente na forma primária da tuberculose. Acomete entre 83% e 96% das crianças e sua incidência diminui entre os adultos (Figura 1). A atelectasia obstrutiva decorrente da compressão extrínseca por linfonodomegalias ocorre em 9% a 30% das crianças com a forma primária da doença(7).
A pneumonia caseosa (Figura 2) manifesta-se sob a forma de consolidações segmentares ou lobares, muitas vezes com aspecto semelhante ao da pneumonia bacteriana típica (padrão homogêneo, com bordas maldefinidas e presença de broncograma aéreo).
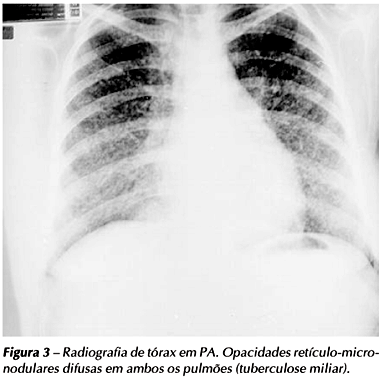
A tuberculose miliar é caracterizada por opacidades retículo-micronodulares difusas (Figura 3) decorrentes da disseminação hematogênica do Mycobacterium tuberculosis pelo parênquima pulmonar.
Quando o complexo primário da tuberculose evolui para cura, pode manifestar-se radiologicamente por um nódulo pulmonar ou massa, também chamados tuberculomas, associados ou não a pequenos nódulos satélites e/ou gânglios mediastinais calcificados (Figuras 4A e 4B). A presença dessas calcificações e dos nódulos satélites auxilia no diagnóstico diferencial de nódulo pulmonar solitário. A maioria dos tuberculomas é menor que 3cm, embora lesões maiores que 5cm tenham sido descritas(8).
O derrame pleural como manifestação da tuberculose primária ocorre em 6% a 8% dos casos(9). Quando o derrame está presente, um foco pulmonar pode coexistir e não ser visualizado na radiografia do tórax(10). A presença de lesões parenquimatosas sugestivas de atividade associadas ao derrame pleural auxilia no diagnóstico. O derrame pleural, geralmente, é unilateral, com volume que varia de pequeno a moderado (Figura 5).
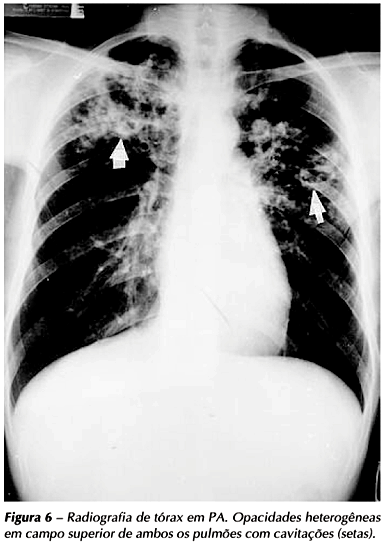
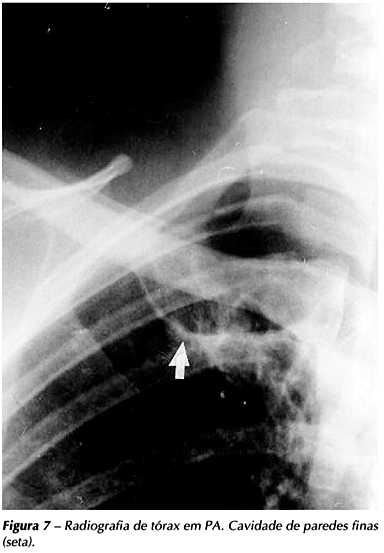
Na forma pós-primária da tuberculose, as cavitações são mais freqüentes nos segmentos ápico-posteriores dos lobos superiores ou superiores dos lobos inferiores e apresentam-se em 40% a 45% dos casos(7). No Brasil, esses achados estão presentes nas radiografias em até 100% dos casos(11), provavelmente relacionados ao diagnóstico tardio da doença. As cavidades apresentam-se com paredes espessas durante a sua fase ativa (Figura 6). Após a cura, evoluem para cicatrização, cujo aspecto residual são as estrias, calcificações e retrações do parênquima acometido. As cavidades podem também permanecer com suas paredes mais delgadas após a cura, representando a seqüela ou inatividade do processo específico (Figura 7). Alguns autores sugerem que esses achados devem ser descritos como "radiologicamente estáveis" ao invés de "inativos", pela possibilidade de recrudescência futura de bacilos latentes(12).
Um achado sugestivo de atividade da tuberculose é a "pneumonia cruzada", que decorre da disseminação broncogênica do Mycobacterium tuberculosis pelo parênquima pulmonar (Figura 8). A disseminação broncogênica da tuberculose a partir de uma cavidade ou de um gânglio fistulizado determina também infiltrados retículo-micronodulares distantes como resultado da implantação dos bacilos em outras localizações do pulmão.
As manifestações radiográficas da tuberculose associada à SIDA dependem do nível de imunossupressão e do tempo de doença. Assim, pacientes com função celular íntegra apresentam alterações radiográficas semelhantes às do indivíduo não infectado pelo HIV. Entre pacientes com níveis graves de imunossupressão, 10% a 20% dos co-infectados apresentam radiografias normais(13) ou demonstram achados semelhantes aos encontrados na forma primária da tuberculose, incluindo a apresentação ganglionar e o derrame pleural. As alterações parenquimatosas podem ser focais (opacidades alveolares localizadas) ou difusas, com predomínio do padrão miliar. Cavitações, calcificações e fibrose são infreqüentes no paciente com SIDA(14).
Apresentações atípicas são comuns em pacientes idosos, diabéticos e em portadores de lúpus eritematoso sistêmico.
Em idosos, há aumento da ventilação e diminuição da perfusão alveolar determinando maior PaO2, condição favorável ao crescimento do Mycobacterium tuberculosis. Essas alterações afetam mais os lobos inferiores que os superiores. Observa-se comprometimento maior dos segmentos inferiores nesses pacientes (Figura 9). A forma miliar é freqüente e a ocorrência de cavitações diminui com o avançar da idade(15).
Em diabéticos, cavitações em segmentos inferiores (Figura 10) e o envolvimento de múltiplos lobos são mais freqüentes que entre os não diabéticos. Alterações funcionais e morfológicas no tecido pulmonar decorrentes do diabetes seriam responsáveis por essas apresentações atípicas(16,17).
Pacientes com lúpus eritematoso sistêmico apresentam alterações da imunidade celular e são usualmente expostos a altas doses de corticóides, fatores predisponentes ao desenvolvimento da tuberculose. Os achados radiológicos mais freqüentes são disseminação miliar e consolidações difusas. A ausência de cavidades nesses pacientes é atribuída à deficiência na função dos macrófagos alveolares na formação do granuloma(18).
Tomografia computadorizada
A tomografia computadorizada do tórax é um recurso utilizado na suspeita clínica de tuberculose pulmonar, especialmente nos casos em que a radiografia inicial é normal, na diferenciação com outras doenças torácicas, em pacientes com SIDA ou com febre de origem desconhecida e quando há discordância entre os achados clínicos e radiográficos.
Em um estudo realizado por Lee et al., o diagnóstico de tuberculose através da tomografia computadorizada de tórax de alta resolução foi correto em 88% dos pacientes (165/188), excluindo ou confirmando a doença pulmonar. Esse nível de acurácia foi maior que o observado pela radiografia(19). Outros trabalhos confirmam que a tomografia computadorizada é superior à radiografia do tórax na avaliação inicial da tuberculose(20-22). Apesar da alta acurácia da tomografia computadorizada, a avaliação inicial no diagnóstico da tuberculose deve incluir, sempre que possível, a cultura de escarro, que apresenta especificidade superior a 98%.
Em nosso meio, a tomografia computadorizada do tórax é mais efetiva na avaliação da extensão da doença parenquimatosa, embora a radiografia do tórax seja um método diagnóstico eficiente na detecção de atividade da tuberculose(11).
Os achados tomográficos mais freqüentemente encontrados na tuberculose pulmonar estão representados no Quadro 1.
A presença de cavidades é um importante sinal de doença ativa. A tomografia computadorizada de alta resolução demonstra pequenas cavidades em meio de consolidações que não são vistas à radiografia. Um estudo de Im et al. demonstrou que a prevalência de cavidades na tomografia foi de 58% (24/41), enquanto na radiografia foi de apenas 22% (9/41)(21). Cavidades com paredes espessas (Figura 11) são observadas em até 76% dos pacientes com tuberculose pulmonar na ocasião de seu diagnóstico(19).
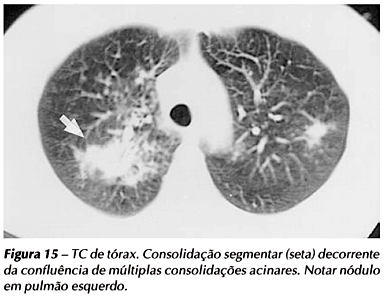
Nódulos centrolobulares de distribuição segmentar (Figura 12), representativos da disseminação broncogênica da tuberculose, são o achado tomográfico mais freqüente na fase ativa da doença (82% a 100%). Esses nódulos tendem a confluir (Figura 13) em 62% a 71% ou a formar nódulos maiores (Figura 14) em até 66% dos casos. O aspecto de consolidação segmentar (Figura 15) ou lobar é observado em 47% a 62% dos casos(11,19) e pode ocorrer em associação com linfonodomegalia hilar ou mediastinal.
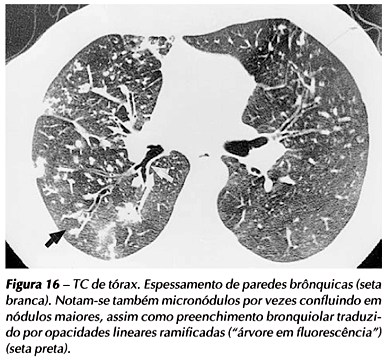
O espessamento da parede brônquica (Figura 16) ocorre em aproximadamente 62% dos casos e bronquiectasias (Figura 17) são observadas em 23% dos pacientes com tuberculose pulmonar ativa. O aspecto de "árvore em fluorescência" ou espessamento bronquiolar (Figuras 13 e18 ) está presente em até 57% dos casos(11,19).
A distorção da arquitetura em locais onde, previamente, eram observados nódulos centrolobulares e espessamento broquiolar, sugere que a estenose brônquica ou bronquiolar sejam responsáveis pelo mecanismo de enfisema observado após o tratamento(14). O aspecto em mosaico é traduzido pela coexistência de áreas de maior e de menor densidade do parênquima pulmonar, sendo estas últimas decorrentes do aprisionamento aéreo por bronquiolite constrictiva cicatricial (Figura 19).
Cavidades com paredes finas, bronquiectasias de tração (Figura 19) e estrias (Figura 20) são encontradas em até 21%, 86% e 77% dos pacientes tratados e considerados curados, respectivamente(11,19).
Medicina nuclear
As imagens obtidas através dos métodos de medicina nuclear são resultantes de alterações funcionais ou metabólicas detectadas pela emissão de raios gama a partir de determinados radiofármacos.
O diagnóstico da tuberculose baseado no encontro do bacilo em amostras de escarro e alterações radiográficas ou tomográficas pode tornar-se difícil em crianças, indivíduos imunocomprometidos pelo HIV e em pacientes com seqüela de tuberculose e suspeita de reativação. Nessas situações, estudos metabólicos ou funcionais podem fornecer subsídios para o diagnóstico e acompanhamento da tuberculose.
Cintilografia com citrato de gálio-67 A cintilografia com citrato de gálio-67 pode ser utilizada na avaliação de doenças infecciosas, incluindo a tuberculose pulmonar. Siemsen et al.(23) descreveram a captação aumentada do gálio-67 em 97% dos pacientes avaliados, enquanto nos pacientes com tuberculose inativa a captação foi sempre negativa. Em outra série observada por Walsh, a captação do gálio-67 estava aumentada em 10 pacientes (10/59) com tuberculose pulmonar e que apresentavam radiografia de tórax normal(24).
Em pacientes com SIDA, procedimentos de medicina nuclear são mais sensíveis do que outras modalidades de imagem na localização de focos infecciosos. A cintilografia com citrato de gálio-67 é um método usado com essa finalidade. Entretanto, a especificidade é baixa na avaliação da tuberculose pulmonar devido à alta incidência de outras infecções oportunísticas associadas. A combinação da radiografia e da cintilografia com citrato de gálio-67 aumenta a sensibilidade para a detecção precoce da tuberculose intratorácica, embora a confirmação por outros métodos seja necessária(25).
O gálio-67 é um marcador do componente celular da reação inflamatória, ou seja, sua captação nos processos inflamatórios e/ou infecciosos depende fundamentalmente do aumento da permeabilidade capilar. A captação na tuberculose pulmonar pode permanecer aumentada após o término do tratamento específico, traduzindo, assim, a presença de processo inflamatório que persiste após a cura do processo infeccioso.
Cintilografia de inalação e perfusão pulmonar As cintilografias de inalação e perfusão pulmonar realizadas com radiofármacos marcados com o tecnécio-99m podem ter um papel complementar na avaliação inicial e seguimento da tuberculose pulmonar(26). Avalia-se o grau de comprometimento inalatório e perfusional, podendo-se quantificar a extensão das alterações pulmonares.
Os estudos de inalação/perfusão associados às provas funcionais respiratórias e tomografia computadorizada do tórax conferem informações sobre o grau de comprometimento pulmonar e possibilidade cirúrgica na avaliação pré-operatória da cirurgia de seqüelas de tuberculose ou tuberculose multirresistente (Figura 21A e B ).
Tomografia por emissão de pósitrons
A tomografia por emissão de pósitrons (PET) é um método não invasivo, cujo princípio fundamental é a utilização de compostos biológicos marcados com elementos de elevada instabilidade atômica que sejam emissores de pósitrons (partículas com a mesma massa do elétron, porém com carga oposta). O diferencial desse exame com outros utilizados em medicina nuclear é a possibilidade de marcação de elementos que fazem parte dos compostos orgânicos, permitindo assim estudos metabólicos do organismo. A PET utilizando o FDG-F18 (deoxiglicose marcada com flúor-18) permite o estudo do metabolismo da glicose e é útil na diferenciação das lesões pulmonares benignas e malignas, visto que estas apresentam consumo maior de glicose.
Algumas lesões inflamatórias ou granulomatosas podem acarretar aumento na captação do FDG-F18, razão pela qual em países com alta prevalência de tuberculose os resultados devem ser avaliados criteriosamente(27). A captação aumentada do FDG-F18 nas doenças infecciosas deve-se à presença de células inflamatórias migratórias e ao microorganismo causador na fase aguda e ao tecido de granulação nos estágios mais avançados da doença(28).
A captação aumentada do FDG-F18 pela PET tem sido demonstrada na tuberculose pulmonar e ganglionar(29,30). Em um estudo realizado no InCor-HC-FMUSP, houve captação aumentada do FGD-F18 em todos os pacientes com tuberculose pulmonar quando do seu diagnóstico (21/21) (Figuras 22A e B ). A captação (análise qualitativa por identificação visual dos campos pulmonares) foi considerada alta em 18, moderada em dois e baixa em um paciente. Após o término do tratamento, o exame foi repetido em 20 pacientes considerados curados. Houve captação de menor intensidade em 10 desses (moderada em três e baixa em sete). A captação foi negativa em 10 pacientes (10/20). O método mostrou-se potencialmente efetivo na avaliação da fase ativa da tuberculose pulmonar. Os pacientes que apresentaram captação aumentada do FDG-F18 após o término do tratamento permanecem em investigação para determinação do processo inflamatório residual ou infecção latente, visto que todos apresentaram sinais clínicos e/ou laboratoriais compatíveis com cura do processo específico.
A possibilidade da detecção de sinais que sugerem atividade de doença torna os métodos de imagem importantes subsídios para o diagnóstico da tuberculose pulmonar, principalmente quando a confirmação pela baciloscopia ou cultura não é possível. Da mesma maneira que o conhecimento dessas imagens auxilia o diagnóstico, confere significativa importância no acompanhamento do tratamento e das possíveis seqüelas da forma pulmonar da tuberculose.
1. Médico Assistente da Disciplina de Pneumologia, HC-FMUSP.
2. Médico Assistente do Serviço de Radiologia, HC-FMUSP.
3. Médico Chefe do Serviço de Radioisótopos do InCor, HC-FMUSP.
4. Professor Associado da Disciplina de Pneumologia, HC-FMUSP.
Endereço para correspondência Sidney Bombarda, Rua Ezequiel Freire, 35, sala 33 02034-000 São Paulo, SP. Tel./fax (11) 6977-5227; E-mail: sbombarda@ig.com.br
Recebido para publicação em 20/6/01. Aprovado, após revisão, em 16/7/01.
- 1. Singh SP, Nath H. Early radiology of pulmonary tuberculosis. AJR Am J Roentgenol 1994;162:846.
- 2. Antunes JLF, Waldman EA, Moraes M. A tuberculose através do século: ícones canônicos e signos do combate à enfermidade. Cienc Saude Col 2000;5:367-379.
- 3. Raviglione MC, Snider DE, Kochi A. Global epidemiology of tuberculosis. JAMA 1995;273:220-226.
- 4. Raviglione MC, Dye C, Schmidt S, Kochi A. Assessment of worldwide tuberculosis control. Lancet 1997;350:624-629.
- 5. Capellozi VL. Tuberculose. In: Brasileiro-Filho G, ed. Bogliolo patologia. 6a ed. Rio de Janeiro: Guanabara Koogan, 2000;320-322.
-
6Brasil. Ministério da Saúde. Manual de normas para o controle da tuberculose. 4a ed. Brasília, 1995.
- 7. Leung AN. Pulmonary tuberculosis: the essentials. Radiology 1999; 210:307-322.
- 8. McAdams HP, Erasmus J, Winter JA. Radiologic manifestations of pulmonary tuberculosis. Radiol Clin North Am 1995;33:655-678.
- 9. Leung AN, Muller NL, Pineda PR, FitzGerald JM. Primary tuberculosis in childhood: radiographic manifestations. Radiology 1992;182:87-91.
- 10. Choyke PL, Sostman HD, Curtis AM. Adult-onset pulmonary tuberculosis. Radiology 1983;148:357-362.
- 11. Bombarda S, Seiscento M, Figueiredo CM, Terra Filho M. Estudo comparativo entre a radiografia e a tomografia computadorizada do tórax na forma ativa da tuberculose pulmonar. J Pneumol 2000;26:S18.
- 12. Miller WT, MacGregor RR. Tuberculosis: frequency of unusual radiographic findings. AJR Am J Roentgenol 1978;130:867-875.
- 13. Greemberg SD, Frager D, Suster B, Walker S, Stavropoulos C, Rothpearl A. Active pulmonary tuberculosis in patients with AIDS: spectrum of radiographic findings (including a normal appearance). Radiology 1994;193:115-119.
- 14. Marchiori E, Souza AS. Manifestações radiológicas pulmonares nos portadores da síndrome da imunodeficiência adquirida. J Pneumol 1999; 25:167-165.
- 15. Perez-Guzman C, Torres-Cruz A, Villareal-Velaverde H, Vargas MH. Progressive age-related changes in pulmonary tuberculosis images and the effect of diabetes. Am J Respir Crit Care Med 2000;162;1738-1740.
- 16. Koziel H, Koziel MJ. Pulmonary complications of diabetes mellitus. Infect Dis Clin North Am 1995;9:65-96.
- 17. Morris JT, Seaworth BJ, McAllister CK. Pulmonary tuberculosis in diabetics. Chest 1992;102:539-541.
- 18. Kim HY, Im JG, Goo JM, Lee JK, Song JW, Kim SK. Pulmonary tuberculosis in patients with systemic lupus erytematosus. AJR Am J Roentegenol 1999;173:1639-1642.
- 19. Lee KS, Hwang JW, Chung MP, Kim H, Kwon OJ. Utility of CT in the evaluation of pulmonary tuberculosis in patients without AIDS. Chest 1996;110:977-984.
- 20. Lee KS, Im JG. CT in adults with tuberculosis of the chest: characteristic findings and role in management. AJR Am J Roentegenol 1995; 164:1361-1367.
- 21. Im JG, Itoh H, Shim YS, Lee JH, Ahn JA, Han MC, et al. Pulmonary tuberculosis: CT findings early active disease and sequential change with antituberculous therapy. Radiology 1993;186:653-660.
- 22. Hatipoglu ON, Osma E, Manisali M, Uçan ES, Balci P, Akkoçlu A, et al. High resolution computed tomographic findings in pulmonary tuberculosis. Thorax 1996;51:397-402.
- 23. Siemsen JK, Grebe SF, Waxman AD. The use of gallium-67 in pulmonary disorders. Semin Nucl Med 1978;8:235-249.
- 24. Utsonomiya K, Narabayashi I, Nishigaki H, Tsujimoto K, Kariyone S, Ohnishi S. Clinical significance of thalium-201 and gallium-67 scintigraphy in pulmonary tuberculosis. Eur J Nucl Med 1997;24:252-257.
- 25. Abdel-Dayen H, Naddaf S, Aziz M, Mina B, Turoglu T, Akisik MF, et al. Sites of tuberculosis involvement in patients with AIDS. Autopsy findings and evaluation of gallium imaging. Clin Nucl Med 1997;22: 310-314.
- 26. Degirmenci B, Kiline O, Cirak KA, Capa G, Akpinar O, Halilcolar, et al. Technetium-99m-tetrofosmin scintigraphy in pulmonary tuberculosis. J Nucl Med 1998;39:2116-2120.
- 27. Terra Filho M, Bombarda S, Soares Jr J, Meneguetti JC. Tomografia por emissão de pósitrons (PET) no tórax: resultados preliminares de uma experiência brasileira. J Pneumol 2000;26:183-188.
- 28. Ichiya Y, Kuwabara Y, Sasaki M, Yoshida T, Akashi Y, Murayama S, et al. FDG-PET in infectious lesions: the detection and assessment of lesion activity. Ann Nucl Med 1996;10:185-191.
- 29. Bakheet SMB, Powe J, Ezzat A, Rostom A. F-18-FDG uptake in tuberculosis. Clin Nucl Med 1998;11:739-742.
- 30. Soares Jr J, Bombarda S, Terra-Filho M, Giorgi MCP, Izaki M, et al. F-18 FDG scan on a dual head gama camera with coincidence detection (CDET) in the avaliation and follow-up of patients with lung tuberculosis. Eur J Nucl Med 2000;27:1087.
Datas de Publicação
-
Publicação nesta coleção
05 Nov 2002 -
Data do Fascículo
Nov 2001