Resumos
INTRODUÇÃO: O Mycobacterium kansasii é uma micobactéria não tuberculosa que pode causar colonização ou infecção pulmonar. OBJETIVO: Relatar experiência com doença pulmonar causada pelo M. kansasii em uma série de seis pacientes diagnosticados ao longo de cinco anos. MÉTODO: Entre junho de 1995 e junho de 2000 foram admitidos 1.349 pacientes no Dispensário do Ipiranga Ari Nogueira da Silva-Sanatorinhos, com o diagnóstico de tuberculose pulmonar, dos quais seis tiveram cultura positiva para M. kansasii. RESULTADOS: Cinco pacientes eram homens e a idade variou entre 25 e 77 anos. Todos apresentavam pneumopatia crônica e eram sintomáticos respiratórios com teste negativo para síndrome de imunodeficiência humana. As radiografias de tórax eram compatíveis com a presença de doença pulmonar prévia: cavidades de paredes finas foram notadas em todos e espessamento pleural subjacente às cavidades foi observado em dois pacientes. Todos foram tratados inicialmente com isoniazida, rifampicina, pirazinamida (INH-RMP-PZA) e etambutol (EMB) foi introduzido precocemente em dois pacientes por intolerância à pirazinamida, enquanto que em outros dois a introdução foi feita ao ser conhecido o resultado da cultura. Todos os pacientes foram tratados por mais de nove meses, tendo sido observada recidiva em um deles. Um paciente com silicose faleceu após dois anos por insuficiência respiratória, depois de ter sido considerado curado. CONCLUSÕES: A micobacteriose por M. kansasii foi encontrada com baixa freqüência, podendo estar relacionada às características dos pacientes encaminhados ao nosso serviço. O esquema INH-RMP-PZA, com substituição eventual da PZA por etambutol, mostrou sucesso terapêutico.
Mycobacterium kansasii; Pneumopatias; Insuficiência respiratória
BACKGROUND: Mycobacterium kansasii is a nontuberculous mycobacterium that can colonize the lungs and cause pulmonary infection. OBJECTIVE: To report authors' study of 6 patients with pulmonary disease caused by M. kansasii infection in a series of 6 patients diagnosed over 5 years. METHOD: Between June 1995 and June 2000, 1,349 patients diagnosed with tuberculosis were admitted to the Ipiranga Ari Nogueira da Silva Sanitarium. M. kansasii was identified in the sputum cultures of six (0.44%) of these patients. RESULTS: Patient ages ranged from 25 to 77 years, 5 of the 6 were male, and all presented symptomatic chronic lung disease. All patients tested negative for HIV. Chest radiographs confirmed a history of lung disease; all presented thin walled cavities and adjacent pleural thickening was seen in 2. All patients were initially treated with isoniazid-rifampin-pyrazinamide. In 2 patients, intolerance to pyrazinamide necessitated the substitution of pyrazinamide with ethambutol. Based on the culture results, pyrazinamide was also replaced by ethambutol in 2 other patients. All patients were treated for 9 months or longer, and only one patient suffered recurrence of the disease. After being considered cured of the M. kansasii infection, 1 patient died of respiratory insufficiency due to silicosis. CONCLUSIONS: Mycobacteriosis due to M. kansasii was found only rarely and may be attributable to the characteristics of our patients. Therapy with isoniazid, rifampin and pyrazinamide with eventual replacement of the latter by ethambutol was shown to be effective.
Mycobacterium kansaii; Lung diseases; Respiratory insufficiency
ARTIGO ORIGINAL
Pneumopatia causada por Mycobacterium kansasii* * Trabalho realizado no Dispensário do Ipiranga Ari Nogueira da Silva Sanatorinhos Ação Comunitária de Saúde.
Nelson MorroneI (te sbpt); Maria do Carmo CruvinelII; Nelson Morrone JuniorIII (te sbpt); José Antonio dos Santos FreireII (te sbpt); Lilia Maria Lima de OliveiraIV; Carla GonçalvesIV
IDiretor Clínico do Dispensário. Título de especialista pela Sociedade Brasileira de Pneumologia e Tisiologia
IIMédico do Dispensário. Título de especialista pela Sociedade Brasileira de Pneumologia e Tisiologia
IIIMédico do Dispensário. Título de especialista pela Sociedade Brasileira de Pneumologia e Tisiologia
IVEstagiária. Residente de Clínica Médica do Hospital Ipiranga
Endereço para correspondência Endereço para correspondência Nelson Morrone, Rua Ministro Godoy, 657, apto.101 05015-000 São Paulo, SP E-mail: nmorrone@ uol.com.br
RESUMO
INTRODUÇÃO: O Mycobacterium kansasii é uma micobactéria não tuberculosa que pode causar colonização ou infecção pulmonar.
OBJETIVO: Relatar experiência com doença pulmonar causada pelo M. kansasii em uma série de seis pacientes diagnosticados ao longo de cinco anos.
MÉTODO: Entre junho de 1995 e junho de 2000 foram admitidos 1.349 pacientes no Dispensário do Ipiranga Ari Nogueira da Silva-Sanatorinhos, com o diagnóstico de tuberculose pulmonar, dos quais seis tiveram cultura positiva para M. kansasii.
RESULTADOS: Cinco pacientes eram homens e a idade variou entre 25 e 77 anos. Todos apresentavam pneumopatia crônica e eram sintomáticos respiratórios com teste negativo para síndrome de imunodeficiência humana. As radiografias de tórax eram compatíveis com a presença de doença pulmonar prévia: cavidades de paredes finas foram notadas em todos e espessamento pleural subjacente às cavidades foi observado em dois pacientes. Todos foram tratados inicialmente com isoniazida, rifampicina, pirazinamida (INH-RMP-PZA) e etambutol (EMB) foi introduzido precocemente em dois pacientes por intolerância à pirazinamida, enquanto que em outros dois a introdução foi feita ao ser conhecido o resultado da cultura. Todos os pacientes foram tratados por mais de nove meses, tendo sido observada recidiva em um deles. Um paciente com silicose faleceu após dois anos por insuficiência respiratória, depois de ter sido considerado curado.
CONCLUSÕES: A micobacteriose por M. kansasii foi encontrada com baixa freqüência, podendo estar relacionada às características dos pacientes encaminhados ao nosso serviço. O esquema INH-RMP-PZA, com substituição eventual da PZA por etambutol, mostrou sucesso terapêutico.
Descritores:Mycobacterium kansasii. Pneumopatias. Insuficiência respiratória.
Siglas e abreviaturas utilizadas neste trabalho
ATS Sociedade Americana do Tórax
EMB Etambutol
INH Hidrazida do ácido isonocotínico
Mk Mycobacterium kansasii
MNTB Micobactéria não Mycobacterium tuberculosis
Mtb Mycobacterium tuberculosis
PZA Pirazinamida
RMP Rifampicina
SM Estreptomicina
Introdução
O complexo Mycobacterium tuberculosis engloba o M. tuberculosis (Mtb), o M. africanum e o M. bovis, e é o mais importante do gênero Mycobacterium do ponto de vista da etiologia de doenças humanas. No entanto, outras micobactérias ocasionalmente determinam doença, principalmente nos imunodeprimidos, nos idosos e nos portadores de broncopneumopatias crônicas. Há ainda a possibilidade de essas micobactérias simplesmente colonizarem algumas pessoas, tornando imperiosa a necessidade de estabelecer critérios seguros para diferenciar colonização de infecção.
As doenças causadas pelas micobactérias não pertencentes ao complexo Mycobacterium tuberculosis (MNTB) podem apresentar algumas características clínicas que permitam levantar a suspeita da etiologia já na abordagem inicial, o que é importante, principalmente pelas diferenças de sensibilidade aos quimioterápicos rotineiramente utilizados no tratamento da tuberculose. A não transmissibilidade entre humanos também é importante, pois os contactantes não necessitam de atenção especial como os expostos à tuberculose.
Essas micobactérias oportunistas foram inicialmente denominadas anônimas e atualmente são conhecidas coletivamente como atípicas, micobactérias outras que não tuberculosis, micobactérias não tuberculosas ou micobactérias do meio ambiente.(1) A Sociedade Americana do Tórax (ATS) propõe o uso exclusivo do termo micobactérias não tuberculosas.(2) As mais comuns são o M. kansasii (Mk), o complexo MAIS (avium, intracelularis e scrofulaceum), o M. xenopi, o M. szulgai e o M. malmoense, além do M. leprae. No entanto, muitas espécies não são patogênicas, como o M. gordonae, o M. terrae, o M. flavecens e o M. smegmatis.
O objetivo do presente artigo é apresentar seis casos de micobacteriose por M. kansasii observados em nosso serviço e destacar alguns aspectos controversos.
Método
Entre junho de 1995 e junho de 2000 foram admitidos 1.349 pacientes com o diagnóstico de tuberculose pulmonar, dos quais seis tiveram cultura positiva para M. kansasii. Todos os pacientes com suspeita de tuberculose pulmonar e que apresentavam expectoração tiveram suas secreções submetidas ao exame direto, complementado por cultura para micobactérias que, se positiva, era encaminhada para tipificação ao Instituto Adolfo Lutz, que é o laboratório de referência do Estado de São Paulo para o sistema de saúde pública. Todos os resultados da tipificação procedida naquele laboratório foram aceitos como corretos, pois a entidade tem grande experiência no tema, já tendo publicado vários trabalhos a esse respeito e é considerada de padrão internacional para diferentes setores relacionados à saúde pública.
Resultados
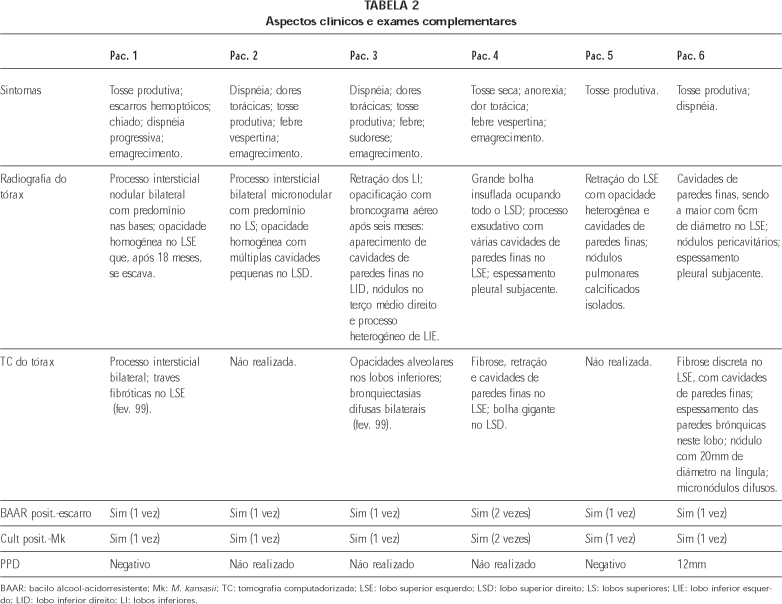
Os principais aspectos demográficos, clínicos, radiológicos, terapêuticos e de evolução estão resumidos nas Tabelas 1, 2 e 3.
Nota-se que cinco dos seis pacientes eram homens e que a idade variou entre 25 e 77 anos. Quatro pacientes eram brancos, um era negro e um de raça oriental. Dois pacientes relataram exposição profissional à sílica, dois eram comerciantes aposentados, um era feirante e o outro, empregada doméstica.
Em quatro pacientes o diagnóstico inicial foi de tuberculose pulmonar. Em um dos pacientes com o diagnóstico inicial de silicose, a confirmação de micobacteriose ocorreu 18 meses depois, enquanto que na portadora de bronquiectasias, após oito meses.
Todos apresentavam pneumopatia prévia: dois eram portadores de silicose, dois de doença pulmonar obstrutiva crônica, um de bronquiectasias e um de tuberculose inativa tratada havia 30 anos. Em todos a sorologia para o vírus da imunodeficiência humana (HIV) foi negativa e em nenhum havia contágio reconhecido. Todos apresentavam sintomas respiratórios, enquanto que febre foi relatada por três deles, os quais mostravam emagrecimento expressivo simultaneamente.
A radiografia de tórax, à época do diagnóstico da micobacteriose, revelava múltiplas cavidades de paredes finas e com diâmetro variando entre 2cm e 6cm, localizadas nos lobos superiores em cinco dos seis pacientes, com exceção da portadora de bronquiectasias, cujas cavidades localizavam-se nas regiões comprometidas pela doença de base. Espessamento pleural expressivo subjacente às cavidades foi constatado em dois pacientes e nódulos disseminados no pulmão cavitado foram vistos também em dois pacientes. Todos apresentavam alterações radiológicas compatíveis com a doença de base: micronódulos difusos e com alta densidade (nos pacientes com silicose), fibrose e retração lobar marcadas (bronquiectasias), hiperinsuflação e bolhas (doença pulmonar crônica obstrutiva DPOC) e retração com fibrose de lobo superior esquerdo (tuberculose pulmonar tratada previamente). É importante ainda assinalar que cavidades apareceram após o atendimento inicial nos dois pacientes nos quais não foi feito o diagnóstico inicial de micobacteriose. Em ambos, a tomografia computadorizada do tórax da época do primeiro atendimento também não revelava as cavidades.
Todos os pacientes apresentaram baciloscopia de escarro positiva na época do diagnóstico. Em um paciente, esse exame foi positivo nas duas vezes em que foi realizado, enquanto que em outro só uma de três amostras foi positiva. Em nenhuma das baciloscopias positivas foi suspeitado tratar-se de Mk. Todas as culturas, evidentemente, foram positivas para Mk.
Teste tuberculínico com PPD-2u não foi realizado em três pacientes, foi negativo em dois e positivo (12mm) no que havia sido tratado anteriormente de tuberculose.
Todos os pacientes foram tratados inicialmente com hidrazida do ácido nicotínico (INH), rifampicina (RMP) e pirazinamida (PZA). A negativação do escarro, incluindo um paciente sem expectoração, foi precoce em quatro pacientes (um mês em dois e dois meses nos outros dois deles), mais tardia em um (quatro meses) e muito tardia (oito meses) no outro. Em dois pacientes a PZA foi trocada por etambutol (EMB) antes de ser conhecido o resultado da cultura. Em um paciente houve intolerância gástrica e o outro foi tratado inicialmente em outro serviço com INH-RMP-PZA, tendo-nos sido encaminhado por intolerância grave (hipotensão comprovada várias vezes após a tomada das drogas). O esquema alternativo usado constava de estreptomicina (SM), EMB e PZA, e foi modificado para RMP, EMB e PZA antes de ser conhecido o resultado da cultura. A INH não foi reintroduzida por ter sido constatada grave hipotensão arterial alguns minutos após a ingestão da INH em ambiente hospitalar. Em dois outros pacientes, o EMB substituiu a PZA ao ser conhecido o resultado da cultura, enquanto que nos dois restantes não houve troca de droga.
A duração do tratamento inicial foi igual ou superior a um ano em quatro pacientes e não se observou recaída. Um paciente que foi tratado por nove meses também não apresentou recaída. O último paciente foi tratado inicialmente por nove meses e ocorreram duas recidivas, tratadas por 12 e por 18 meses, respectivamente. O intervalo entre o primeiro e o segundo episódios foi de um ano, enquanto que entre o segundo e o terceiro foi de nove meses. Um paciente portador de silicose faleceu por insuficiência respiratória dois anos após ter sido considerado curado. Os demais permanecem sem evidência de recorrência até o momento (fevereiro de 2003).
Discussão
Os seis casos relatados foram diagnosticados em rotina num período de cinco anos. Nesse período foram matriculados 1.349 casos de tuberculose pulmonar em nosso serviço, dos quais 973 (72,1%) apresentaram cultura positiva para micobactérias em geral. Todas as culturas foram tipificadas. Portanto, a incidência reconhecida de micobacteriose por Mk foi de 0,44%. Como em 27,9% dos casos as culturas foram negativas, é provável que a incidência real seja um pouco superior e, portanto, essa micobacteriose provavelmente não seja excepcional em nossa área.
A micobacteriose por Mk é pouco freqüente no mundo: ocorrem, por exemplo, 40 a 70 casos por ano na Grã-Bretanha,(3) enquanto que na região de Los Angeles, Estados Unidos da América (EUA), a incidência observada, incluindo pacientes HIV positivos, foi de 2,4 casos/100.000 habitantes.(4) Entretanto, na África do Sul, entre mineiros de ouro, foi observada incidência de 0,32 e de 0,10/100 pessoas/ano entre HIV positivos e negativos, respectivamente, ou seja, incidência aproximadamente 20 vezes menor que a de tuberculose.(5)
De acordo com pesquisa realizada na base de dados da Literatura Latino-americana e do Caribe em Ciências da Saúde (LILACS), nenhum trabalho brasileiro relativo a esse tema foi publicado nos últimos anos. Portanto, esta amostra é expressiva e a análise dos nossos casos permite comparações com outras séries publicadas no mundo, com destaque dos aspectos controversos.
Quanto à distribuição geográfica, a micobacteriose por Mk é considerada uma doença essencialmente urbana e sua incidência é muito variável no mundo; algumas vezes é considerada a micobacteriose mais comum e, outras, secundando o complexo MAIS, tanto em imunocompetentes como em imunodeprimidos.(6-9) Nos EUA, a doença predomina no chamado "T"invertido, isto é, nos Estados centrais e sulinos, como Illinois, Califórnia, Texas e Flórida,(7,8) enquanto que na Grã-Bretanha tem sido mais estudada em Londres, na região de Nottingham e na Irlanda.(3,10) Em Los Angeles (EUA), investigação com aidéticos demonstrou incidência preferencial por determinados bairros, embora outros fatores que não geográficos não tenham podido ser afastados com segurança.(4) Em Buenos Aires, Argentina, na década de 1980, de 5.182 culturas positivas para micobactérias provenientes de 3.130 pacientes, foram isoladas 62 cepas de micobactérias não M. tuberculosis (MNTB) e Mk foi isolado de 14 indivíduos, dos quais apenas quatro (0,13 %) foram considerados doentes.(11) Em São Paulo, entre 1985 e 1990, foram isoladas 289 espécies de MNTB originárias de 225 pacientes. O Mk foi isolado 60 vezes de 29 pacientes, mas só 12 foram considerados doentes por critérios clínicos e radiológicos.(12) Na região do ABCD paulista, dentre 6.976 amostras, 866 foram positivas, das quais nove eram MNTB e todas identificadas como Mk. Todos os pacientes dos quais procederam as amostras foram considerados doentes.(13)
Nossos pacientes eram moradores do bairro do Ipiranga e suas cercanias na cidade de São Paulo (SP). Esse bairro é próximo ao ABCD (região industrial vizinha de São Paulo e formada pelos municípios de Santo André, São Bernardo do Campo, São Caetano e Diadema), o que leva à suposição de esta ser uma região de prevalência do bacilo. Tanto o Ipiranga como o ABCD são zonas altamente industrializadas e a associação de doença por M. kansasii e exposição a poeiras industriais, mesmo na ausência de silicose, já foi assinalada em 15% dos casos.(10)
Com relação à idade, ao sexo e a doenças associadas, considera-se que esses aspectos estão correlacionados porque a doença por Mk geralmente está associada a pneumopatias preexistentes, as quais são mais comuns nos homens e nos mais velhos. Na Grã-Bretanha, a média de idade de 173 pacientes acometidos pela doença por Mk foi de 56 ± 11 anos e 83% eram homens.(3) Portanto, é possível que a incidência em idades mais avançadas seja explicada pela presença de pneumopatias preexistentes. A predominância do sexo masculino também foi observada em nossos pacientes, mas a variação de idade foi grande em nosso estudo.
A associação de doença por Mk e silicose é reconhecida há muitos anos(14-16) e na África do Sul o risco guarda estreita relação com o grau da pneumoconiose (1,8 vez, 2,2 vezes e 2,5 vezes para silicose provável, precoce e avançada, respectivamente, em relação ao não exposto).(5) Bronquiectasias são incluídas na síndrome de Lady Windermere (bronquiectasia em lobo médio e língula em senhoras que tossem sem expectorar por "educação"e que têm bacilos MNTB detectados, especialmente o complexo MAIS).(16) Nossa paciente com bronquiectasias pode ser considerada portadora dessa síndrome. O Mk também acomete com freqüência portadores de bolhas pulmonares e pacientes tratados anteriormente de tuberculose pulmonar.(1,2,17) Todos os nossos pacientes apresentavam uma dessas condições, sendo interessante assinalar que o Mk só foi detectado após meses em dois pacientes, por alteração substancial no quadro clínico-radiológico.
Imunodepressão pela síndrome da imunodeficiência humana (AIDS) tem sido considerada importante fator predisponente à pneumopatia por Mk. Assim, na África do Sul, os portadores de HIV apresentam incidência três vezes maior que os soronegativos, sendo o risco potencializado pela silicose.(5) Nos EUA, o Mk é considerado o segundo ou terceiro agente de micobacterioses em aidéticos, sendo a variação associada à geografia.(4,6) No Brasil, já foi descrita a associação dessa micobacteriose com a AIDS. Tratava-se de paciente com quadro agudo respiratório e com as seguintes imagens nos lobos inferiores: nodular à esquerda e infiltrado misto à direita. Apesar de não ter sido confirmado nenhum diagnóstico, o paciente foi tratado com tuberculostáticos e houve marcada melhora clínica inicial. Entretanto, após 25 dias, houve agravamento do quadro clínico e na radiografia foram visualizadas novas lesões nos lobos superiores, não cavitárias, enquanto que as das bases permaneceram inalteradas. Cultura de aspirado transparietal revelou Mk, mas o paciente faleceu antes de ser conhecido o seu resultado e achados necroscópicos não foram descritos.(18) Todos os nossos pacientes apresentavam sorologia negativa para HIV, mas deve-se ficar alerta quando o Mk for detectado em pacientes sem condições predisponentes identificadas.
Quanto aos aspectos clínico-radiológicos, considera-se que os sintomas respiratórios ou mesmo gerais e as alterações radiológicas tanto podem ser manifestação da condição de base quanto da própria doença pelo Mk. Assim, é muito importante verificar a mudança de número ou de intensidade dos sintomas e o aparecimento de novas imagens à radiologia que, preferencialmente, não se modifiquem em curto espaço de tempo com antibioticoterapia inespecífica, por exemplo. A não observância desses aspectos pode levar à classificação como doença, simples colonização, com evidentes prejuízos ao paciente. A probabilidade de simples colonização é muito variável na literatura, podendo ser superior a 50%,(11,12) inferior a 10%(8) ou mesmo inexistente.(7)
Todos os nossos pacientes apresentavam quadro clínico e alterações radiológicas compatíveis com a micobacteriose. Interesse particular merecem os pacientes cujo diagnóstico foi feito meses após o atendimento inicial e nos quais as mudanças do quadro clínico e aparecimento de cavidades na radiologia foram marcantes. Tosse produtiva, dispnéia, febre, emagrecimento, às vezes acentuado, foram freqüentes, enquanto que hemoptise foi assinalada em um só paciente. Na radiografia de tórax todos apresentavam cavidades.
A radiologia do tórax revela, além de aspectos de pneumopatia preexistente, alterações pela própria micobacteriose, como cavidades de paredes finas com pequena infiltração parenquimatosa e espessamento pleural subjacente. A disseminação broncogênica e o derrame pleural são raros.(3,6) Em nossos seis pacientes, as cavidades estavam presentes, tendo sido marcantes a inexpressividade da infiltração pericavitária e a ausência de derrame pleural. O espessamento pleural subjacente às lesões estava presente em dois de nossos pacientes. Sem nenhuma dúvida, esses aspectos constituem importantíssimas sugestões para micobacteriose.
O quadro clínico, incluindo o dos aidéticos, é superponível ao da tuberculose, com exceção de hemoptise, que seria mais comum na doença por Mk.(10) Este último sintoma só ocorreu em um dos nossos pacientes. Insuficiência respiratória aguda, com morte precoce, foi observada em paciente com silicose acelerada e com Mk concomitante,(15) mas é rara ou inexistente a possibilidade de ocorrer óbito pela micobacteriose.(3) O único óbito observado em nossa série ocorreu tardiamente por insuficiência respiratória devida à silicose.
Quanto à bacteriologia e ao diagnóstico etiológico, a morfologia, ao exame direto, pode levantar a suspeita da presença de Mk, pois os bacilos são maiores que o Mtb e, além disso, são fusiformes.(17)
O Mk é classificado como fotocromógeno e a tipificação é confirmada por testes bioquímicos, como a produção de catalase em altas e baixas temperaturas, e a não produção de pirazinamidase e de niacina.(13,19) Na preparação da cultura é preciso não ultrapassar a concentração recomendada de hidróxido de sódio (NaOH) devido à alta sensibilidade da bactéria a este agente e, se possível, considerando-se os custos, empregar meios de cultura líquidos.(2) A identificação precisa e precoce é possível através de técnicas habitualmente não disponíveis em nossa rotina, como a cultura com a utilização do BACTEC®, reação em cadeia da polimerase (PCR) e de sondas de ácido desoxirribonucléico (DNA) ou ácido ribonucléico (RNA).(6,8,20,21) São conhecidas cinco cepas de Mk, das quais os tipos I e II são mais freqüentemente isolados de doentes, enquanto que os demais o são do meio ambiente. Assim, a serotipagem pode ser útil na diferenciação entre colonização e doença.(22) A bactéria tem sido isolada de água de torneira e de chuveiro, mas não do solo e nem de água natural.(2,6,8,22) Portanto, a contaminação de humanos é mais facilmente explicada pela formação de aerossóis, com a possibilidade de penetração pelo aparelho digestivo mais remota, como demonstra a raridade de afecções extrapulmonares, incluindo as do aparelho digestivo.
O diagnóstico bacteriológico, no contexto, é um dos itens fundamentais do presente trabalho e envolve alguns aspectos controversos. A primeira questão é determinar se a presença do Mk reflete simples colonização ou doença. Como já discutido anteriormente, a primeira possibilidade foi afastada com segurança em nossos pacientes pelos quadros clínico e radiológico e pela resposta ao tratamento.
Em relação ao diagnóstico definitivo de doença por Mk, é importante inicialmente considerar os critérios da Sociedade Americana do Tórax,(2) que pressupõem várias possibilidades e que podem ser separados em três grupos (Quadro 1). Esses critérios, contudo, derivaram de opiniões de especialistas e não de evidências baseadas em pesquisas. Entre as dificuldades ou impropriedades, destacam-se a exigência de múltiplas culturas positivas e a utilização de biópsias, as quais são claramente inaplicáveis na prática. Assim, na rotina, normalmente não são feitas culturas múltiplas(4,21) e a biópsia, apesar de útil para diferenciar colonização de doença, não permite classificar as diferentes micobactérias. Por outro lado, a omissão da punção transparietal, que seria equivalente à biópsia transbrônquica como critério diagnóstico, torna inválido o primeiro caso relatado no Brasil da associação entre AIDS e micobacteriose por Mk.(18) Na África do Sul, ao ser analisada a doença em mineiros de ouro, ficou demonstrada a inadequação desses critérios ao ser observado que 33 de 56 pacientes com isolamento de Mk (58,9%) eram incontestavelmente doentes e, nestes, os critérios da ATS não foram verificados.(21)
No Tennessee (EUA), entre 1994 e 1998, foram realizadas 7.380 culturas para micobactérias. Amostras provenientes de 46 pacientes, dos quais quatro imunocomprometidos, foram positivas para MNTB. De 42 que eram imunocompetentes, somente cinco (12%) foram considerados doentes e, destes, dois eram portadores de Mk. Outro com cultura positiva para Mk foi considerado colonizado. É interessante ainda assinalar que três pacientes com cultura positiva para MNTB que preenchiam os critérios da ATS foram considerados colonizados.(9) Na área de São Francisco (EUA), 29 de 250 pacientes (11,6%) com cultura positiva para Mk foram considerados colonizados, incluindo oito com múltiplas culturas positivas.(6)
Nossos casos também não obedeceram totalmente aos critérios da ATS, pois só um paciente apresentou múltiplas culturas positivas e nenhuma biópsia foi realizada. Como é lógico iniciar o tratamento desde que a baciloscopia de escarro e/ou o quadro clínico-radiológico o justifiquem, acresce-se, então, a dificuldade prática de ser feita a orientação segura desses pacientes antes da confirmação da etiologia, pois mudança no esquema tradicional é algo defendido por alguns autores. Por outro lado, a investigação dos contactantes não está indicada porque a transmissão inter-humanos não é reconhecida.
Com relação ao tratamento, todos os pacientes foram tratados inicialmente com INH-RMP-PZA, pois o diagnóstico presumido foi de tuberculose habitual. Um dos pacientes iniciou o mesmo esquema em outro serviço, o qual foi suspenso por grave intolerância e substituído em nosso serviço por um esquema alternativo. O tratamento inicial com esquema padrão deu-se em outras séries(3,21) e é lógico que assim o seja, porque o diagnóstico definitivo só é estabelecido ao se conhecer o resultado da cultura. É possível, entretanto, que a presença de pneumopatias prévias sirva de alerta a ser considerado, o que não ocorreu em nosso estudo.
A ausência de estudos controlados com grande número de pacientes dificulta a normatização do tratamento, mas dois aspectos merecem consideração especial: o papel da INH e o tempo de tratamento.
Em nosso estudo, a eficácia do esquema pode ser deduzida pela negativação precoce verificada em quase todos os pacientes, não tendo sido registrada nenhuma falha terapêutica. O único óbito verificado ocorreu após a cura da micobacteriose e foi determinado por insuficiência respiratória atribuída à silicose. O paciente que apresentou recidiva foi curado duas vezes com o mesmo esquema, o que indica a inexistência de resistência adquirida. Essas considerações não implicam necessariamente a ação benéfica da INH. Entretanto, ao se observar que a resistência do Mk à PZA é quase sempre considerada absoluta, é preciso admitir que a INH agiu satisfatoriamente, pois é improvável que uma doença com relativa riqueza bacilar seja curada com monoterapia. Alguns autores(17) desdenham a ação da INH porque a resistência in vitro é habitualmente detectada(3,23) e recomendam o esquema RMP-EMB e, inclusive, apregoam que os testes de sensibilidade só devem ser realizados com a RMP.(2) Outros recomendam a inclusão rotineira da INH, esclarecendo que na resistência in vitro geralmente é considerada a concentração mínima inibitória (CIM) para o Mtb e que o Mk seria sensível a concentrações maiores.(2,3,6-8,23) O ideal, para resolver a questão, seria verificar se a concentração alcançada nas lesões é bactericida ou, pelo menos, bacteriostática.
A experiência do British Research Committee(3) é semelhante à nossa em relação à eficácia do tratamento. Após três meses de tratamento com e sem INH, foi observado que somente 11 pacientes permaneciam com cultura positiva, enquanto que 55 tinham cultura negativa e 30 não mais apresentavam expectoração, o que corresponde à negativação. Em quatro pacientes nossos, a PZA foi substituída pelo EMB, por intolerância em dois deles, e ao se conhecer a etiologia nos dois restantes, mas não estamos convencidos de que isso seja necessário para o sucesso terapêutico.
Em relação à PZA, apesar de haver quase unanimidade em reconhecer a existência de resistência, foi demonstrada sensibilidade em seis de nove amostras em nosso meio.(13) A participação dessa droga no início do tratamento pode ter sido benéfica, embora não existam argumentos consistentes para a afirmativa.
Outras drogas têm sido estudadas, principalmente in vitro, com bons resultados. Nesse grupo estão incluídas várias quinolonas (ofloxacina, sparfloxacina, ciprofloxacina) e macrolídeos. Alguns aminoglicosídeos também demonstram boa ação em algumas cepas, embora a resistência à estreptomicina (SM) seja freqüente. Etionamida, ciclosserina e rifabutina são drogas alternativas.(17,20,21) Entre nós, estudo de 30 cepas de Mk demonstrou resistência in vitro à INH em todas elas. Resistência à RMP ocorreu em 16,7% das cepas, à SM em 30%, ao EMB em 10%, à etionamida em 13,3% e à kanamicina em 45,7% das cepas.(24)
Há consenso de que a cura é obtida na maior parte dos casos. Na Grã-Bretanha,(3) dentre 173 pacientes que iniciaram tratamento, nove morreram durante o tratamento por outras doenças e ocorreu falência em um paciente não cooperativo, enquanto que 154 completaram o tratamento com negativação da cultura. No seguimento dos 154 pacientes por até cinco anos, foram observadas 30 mortes sem relação com a micobacteriose. Em outros 15 pacientes foi verificada recidiva (oito dos quais com fatores agravantes, como não cooperação, carcinomatose, uso de corticóides, desnutrição e bronquiectasias extensas). Em três pacientes ocorreram alterações radiológicas em áreas pulmonares previamente não comprometidas e explicáveis por reinfecção exógena. Assim, só em quatro pacientes teria havido recorrência sem causa aparente. Na África do Sul, dentre 53 pacientes com a micobacteriose, 18 eram HIV positivos e 35 negativos. Entre os primeiros, 15 foram considerados curados e dois morreram, enquanto que, no segundo grupo, 31 foram considerados curados e um morreu (n.s.) (quatro pacientes foram transferidos). Nenhuma morte foi atribuída à micobacteriose.(5) Em nossos pacientes só foi observada uma recidiva e, por serem as alterações observadas nas mesmas regiões da doença inicial, foi possível afastar a possibilidade de reinfecção exógena.(14)
O tempo de tratamento também é muito discutível e varia entre seis e 18 meses. Os resultados verificados não guardam relação com o tempo de tratamento, embora alguns autores defendam tratamento mais prolongado. Quatro dos nossos seis pacientes foram tratados por mais de um e menos de dois anos, não se observando recidivas. Dois pacientes foram tratados por nove meses e um deles foi considerado curado. No outro ocorreram duas recidivas, que foram tratadas com sucesso por 12 e 18 meses, respectivamente. Assim, é provável que 24 meses,(6) 18, ou 12 meses de tratamento após negativação da cultura,(2) ou até mesmo 15 meses(7) sejam mais do que o necessário.
Em conclusão, pode-se afirmar que: a micobacteriose por Mk é encontrada com baixa freqüência em São Paulo (SP), no bairro do Ipiranga e cercanias, incluindo o ABCD (a incidência nesta zona parece ser maior que em outras); a doença acomete preferencialmente pacientes portadores de outras pneumopatias crônicas; os critérios diagnósticos mais divulgados (ATS) são muitas vezes insatisfatórios na rotina, devendo ser adaptados; como a confirmação da etiologia só ocorre semanas após o diagnóstico inicial, o tratamento deve ser iniciado imediatamente com INH-RMP-PZA, que é o esquema oficial brasileiro; a necessidade de ser substituída a PZA por EMB é discutível; um ano de tratamento parece ser suficiente; a falência do tratamento é rara, sendo mínimo o risco de morte pela micobacteriose.
Recebido para publicação em 13/3/03. Aprovado, após revisão, em 30/7/03.
- 1. Subcommittee of the Joint Tuberculosis Committee of the British Thoracic Society. Management of opportunist mycobacteriosis infections: Joint Tuberculosis Committee guidelines 1999. Thorax 2000;55:210-8.
- 2. American Thoracic Society. Diagnosis and treatment of disease caused by nontuberculous mycobacteria. Am Rev Respir Dis 1997;156(Suppl): S1-25.
- 3. Research Committee, British Thoracic Society. Mycobacterium kansasii pulmonary infection: a prospective study of the results of nine months of treatment with rifampicin and ethambutol. Thorax 1994; 49:442-5.
- 4. Bloch KC, Zwerling L, Pletcher MJ, Hahn JA, Gerbeling JL, Ostroff SM, et al. Incidence and clinical implication of isolation of Mycobacterium kansasii: results of a 5-years, population-based study. Ann Intern Med 1998:698-704.
- 5. Corbett EL, Churchyard GJ, Clayton TC, Williams BC, Mulder D, Hayes RJ, et al. HIV infection and silicosis: the impact of two potent risk factors on the incidence of mycobacterial disease in Souh African miners. AIDS 2000;14:2759-68.
- 6. Wolinsky E. Mycobacterium diseases other than tuberculosis. State-of-the-art clinical article. Clin Infect Dis 1992;15:1-12.
- 7. Tartaglione T. Treatment of nontuberculous mycobacterium infections: role of clarithromycin and azithromycin. Clin Ther 1997;19:626-38.
- 8. French AL, Benator DA, Gordin FM. Nontuberculous mycobacterial infections. Med Clin North Am 1997;81:361-79.
- 9. Kanathur N, Shantaveerapa HN, Byrd RP, Metha JB, Roy TM. Nontubercular mycobacterial pulmonary infection in immunocompetent men. South Med J 2001;94:719-23.
- 10. Evans AS, Colville A, Evans AJ, Crisp AJ, Johnston IDA. Pulmonary mycobacterium kansasii infection: comparison of the clinical features, treatment and outcome with pulmonary tuberculosis. Thorax 1996; 51:1248-52.
- 11. Di Lonardo M, Isola NC, Ambroggi M, de Bianchi AM, de Kantor IN. Non tuberculous mycobacterioses in Buenos Aires. Medicina (B Aires) 1981;41:419-22.
- 12. Ferrazoli L, Silva EAM, Martins MC, Ichikawa T, Palaci M. Micobactérias outras que não o Mycobacterium tuberculosis. Análise da ocorrência e de aspectos relevantes ao diagnóstico da infecção. Hansen Int 1992;17:15-20.
- 13. Silva EAM, Miranda JBN, Ferrazoli L, Alge ME, Silva RRF, Fuzihara T, et al. Ocorrência de infecções pulmonares devidas ao Mycobacterium kansasii em São Paulo, Brasil. Rev Inst Adolfo Lutz 1987;47:11-7.
- 14. Webster JR, Cugell DW, Harrison RW, Bugaieski SM, Buckingham WB. Silicosis and Mycobacterium kansasii infection. Clinical conference. Dis Chest 1969;55:479-81.
- 15. Owens MW, Kinasewitz GT, Gonzales E. Case report: sanblaster's lung with mycobacterium infection. Am J Med Sci 1988;295:554-7.
- 16. Reich JM, Johnson RE. Mycobacterium avium complex pulmonary disease presenting as an isolated lingular or middle lobe pattern. The Lady Windermere syndrome. Chest 1992;101:1605-9.
- 17. Campbell JA, Jenkins PA. Mycobacterium kansasii. In: Schlossberg D, editor. Tuberculosis and nontuberculous mycobacterium infections. 4th ed. Philadelphia: WB Saunders, 1999;380-5.
- 18. Zamboni M, Chebabo RIA, Moreira MC, Torres Fo HM. Infecção por Mycobacterium kansasii em hemofílico com SARA. J Bras Med 1993;64:226,228,230.
- 19. Nachamkin I, MacGregor RR, Staneck JL, Tsang AY, Denner JC, Willner M, et al. Niacin-positive Mycobacterium kansasii isolated from immunocompromised patients. J Clin Microbiol 1992;30:1344-6.
- 20. Biehle J, Cavalieri S. In vitro susceptibility of Mycobacterium kansasii to clarithromycin. Antimicrob Agents Chemother 1992;36:2039-41.
- 21. Corbett EL, Blumberg L, Churchyard GJ, Moloi N, Mallory K, Clayton T, et al. Nontuberculous mycobacteria: defining disease in a prospective cohort of South African miners. Am J Respir Crit Care Med 1999; 160:15-21.
- 22. Alacaide F, Benitez MA, Martin R. Epidemiology of Mycobacterium kansasii [letter]. Ann Intern Med 1999;131:310.
- 23. Witzig RS, Franzblau SG. Susceptibility of Mycobacterium kansasii to ofloxacin, sparfloxacin, clarithromycin, azithromycin and fusidic acid. Antimicrob Agents Chemother 1993;37:1997-9.
- 24. Sato DN, Silva EAM, Ferrazoli L, Palaci M. Ação "in vitro"de diferentes drogas sobre o Mycobacterium kansasii. Rev Inst Adolfo Lutz 1993; 53:55-8.
Datas de Publicação
-
Publicação nesta coleção
12 Maio 2004 -
Data do Fascículo
Dez 2003
Histórico
-
Recebido
13 Mar 2003 -
Aceito
30 Jul 2003