Resumos
INTRODUÇÃO: A Fisioterapia vem atuando com o objetivo de reduzir falhas no desmame da ventilação mecânica (VM) que podem repercutir em desfechos desfavoráveis para o paciente. OBJETIVO: Avaliar os efeitos da fisioterapia no desmame da VM. MATERIAIS E MÉTODOS: Estudo transversal e controlado com pacientes adultos. A formação dos grupos estudados foi resultado de dois períodos ocorridos em uma UTI; em determinado período, a unidade contou com a presença de um profissional de Fisioterapia, em outro, não teve a presença desse profissional por razões administrativas. Registraram-se os resultados do desmame por meio de coleta diária de informações. Foram estudados 50 pacientes, 31 fizeram fisioterapia (grupo fisioterapia, GF) e 19 não fizeram (grupo controle, GC). O GF realizou dois atendimentos diários (quarenta minutos cada), composto das técnicas: compressão do tórax, hiperinsuflação manual, aspiração traqueal e de vias aéreas, movimentação e condução do desmame. O GC recebeu tratamento médico usual. RESULTADOS: Observou-se no GF e GC, respectivamente: sucesso no desmame - 71% (22) e 21% (4) (p = 0,001); tempo de VM - 152 ± 142 e 414 ± 344 horas (p = 0,04); tempo de desmame: 13 ± 48 e 140 ± 122 horas (p < 0,0001); tempo de internação na UTI - 338 ± 192 e 781 ± 621 horas (p = 0,007); tempo de internação hospitalar - 710 ± 628 e 1108 ± 720 horas (p = 0,058); mortalidade: 35% (11) e 47% (9) (p = 0,41). CONCLUSÃO: A fisioterapia esteve associada ao aumento do sucesso no desmame, à redução do tempo de desmame, tempo de VM e de internação na UTI. Não houve diferença no tempo de internação hospitalar e na mortalidade.
Desmame do respirador; Ventilação mecânica; Fisioterapia
INTRODUCTION: Physiotherapy is acting with the aim of reducing failures in weaning from mechanical ventilation (MV), which may impact on unfavorable outcomes. OBJECTIVE: To evaluate the effects of physiotherapy in weaning from MV. MATERIAL AND METHODS: This transversal and controlled study included adult patients. During the duration of the study, for administrative reasons, the ICU has gone through a period without physiotherapy. Daily information was collected from medical records on the outcome of weaning from MV. We studied 50 patients, 31 aided by physiotherapy (physiotherapy group, PG) and 19 without physiotherapy (control group, CG). The PG underwent two sessions daily (forty minutes each). The techniques applied were: chest compression, manual hyperinflation, tracheal and upper airways suctioning, movement and conduct of monitoring and weaning. RESULTS: The results of weaning in PG and CG are respectively: successful weaning: 71% (22) and 21% (4) (p = 0.001), duration of MV: 152 ± 142 and 414 ± 344 hours (p = 0.04), duration of weaning: 13 ± 48 and 140 ± 122 hours (p < 0.0001), length of ICU: 338 ± 192 and 781 ± 621 hours (p = 0.007), length of hospital: 710 ± 628 and 1108 ±720 hours (p = 0.058), mortality 35% (11) and 47% (9) (p = 0.41). CONCLUSION: The physiotherapy in the ICU was associated with increase of the success rate, reducing weaning time, duration of MV, length of stay in ICU. There were no differences in length of hospital stay and mortality.
Ventilator weaning; Respiration artificial; Physical therapy specialty
ARTIGOS ORIGINAIS
Efeitos da fisioterapia no desmame da ventilação mecânica
Effects of physiotherapy in the weaning from mechanical ventilation
Anderson JoséI; Regina Célia PasqueroII; Solangio Rodrigues TimbóIII; Simone Rodrigues Faria CarvalhaesIV; Umilson dos Santos BienV; Simone Dal CorsoVI
IFisioterapeuta, doutorando em Ciências da Reabilitação pela Universidade Nove de Julho (Uninove), professor da Universidade Nove de Julho (Uninove), São Paulo, SP - Brasil, e-mail: andersonjose@uninove.br
IIFisioterapeuta, autônoma, São Paulo, SP - Brasil, e-mail: celia_pasquero@hotmail.com
IIIFisioterapeuta, especialista em Fisioterapia Cardiorrespiratória pelo Instituto do Coração (InCor-HCFMUSP), fisioterapeuta do Hospital São Luis, Unidade Morumbi, São Paulo, SP - Brasil, e-mail: solangiort@yahoo.com.br
IVFisioterapeuta, mestre em Ciências Pneumológicas pela Universidade Federal de São Paulo (Unifesp), professora da Universidade Nove de Julho (Uninove), São Paulo, SP - Brasil, e-mail: simonerf@uninove.br
VFisioterapeuta, mestrando em Ciências da Reabilitação pela Universidade Nove de Julho (Uninove), professor da Universidade Nove de Julho (Uninove), fisioterapeuta da unidade de terapia intensiva do Hospital Dr. José Soares Hungria, São Paulo, SP - Brasil, e-mail: bien@uninove.br
VIFisioterapeuta, pós-doutora em Fisiologia Clínica do Exercício, doutora em Reabilitação pela Universidade Federal de São Paulo (Unifesp), professora do programa de Pós-Graduação em Ciências da Reabilitação da Universidade Nove de Julho (Uninove), São Paulo, SP - Brasil, e-mail: simonedc@uninove.br
RESUMO
INTRODUÇÃO: A Fisioterapia vem atuando com o objetivo de reduzir falhas no desmame da ventilação mecânica (VM) que podem repercutir em desfechos desfavoráveis para o paciente.
OBJETIVO: Avaliar os efeitos da fisioterapia no desmame da VM.
MATERIAIS E MÉTODOS: Estudo transversal e controlado com pacientes adultos. A formação dos grupos estudados foi resultado de dois períodos ocorridos em uma UTI; em determinado período, a unidade contou com a presença de um profissional de Fisioterapia, em outro, não teve a presença desse profissional por razões administrativas. Registraram-se os resultados do desmame por meio de coleta diária de informações. Foram estudados 50 pacientes, 31 fizeram fisioterapia (grupo fisioterapia, GF) e 19 não fizeram (grupo controle, GC). O GF realizou dois atendimentos diários (quarenta minutos cada), composto das técnicas: compressão do tórax, hiperinsuflação manual, aspiração traqueal e de vias aéreas, movimentação e condução do desmame. O GC recebeu tratamento médico usual.
RESULTADOS: Observou-se no GF e GC, respectivamente: sucesso no desmame 71% (22) e 21% (4) (p = 0,001); tempo de VM 152 ± 142 e 414 ± 344 horas (p = 0,04); tempo de desmame: 13 ± 48 e 140 ± 122 horas (p < 0,0001); tempo de internação na UTI 338 ± 192 e 781 ± 621 horas (p = 0,007); tempo de internação hospitalar 710 ± 628 e 1108 ± 720 horas (p = 0,058); mortalidade: 35% (11) e 47% (9) (p = 0,41).
CONCLUSÃO: A fisioterapia esteve associada ao aumento do sucesso no desmame, à redução do tempo de desmame, tempo de VM e de internação na UTI. Não houve diferença no tempo de internação hospitalar e na mortalidade.
Palavras-chave: Desmame do respirador. Ventilação mecânica. Fisioterapia.
ABSTRACT
INTRODUCTION: Physiotherapy is acting with the aim of reducing failures in weaning from mechanical ventilation (MV), which may impact on unfavorable outcomes.
OBJECTIVE: To evaluate the effects of physiotherapy in weaning from MV.
MATERIAL AND METHODS: This transversal and controlled study included adult patients. During the duration of the study, for administrative reasons, the ICU has gone through a period without physiotherapy. Daily information was collected from medical records on the outcome of weaning from MV. We studied 50 patients, 31 aided by physiotherapy (physiotherapy group, PG) and 19 without physiotherapy (control group, CG). The PG underwent two sessions daily (forty minutes each). The techniques applied were: chest compression, manual hyperinflation, tracheal and upper airways suctioning, movement and conduct of monitoring and weaning.
RESULTS: The results of weaning in PG and CG are respectively: successful weaning: 71% (22) and 21% (4) (p = 0.001), duration of MV: 152 ± 142 and 414 ± 344 hours (p = 0.04), duration of weaning: 13 ± 48 and 140 ± 122 hours (p < 0.0001), length of ICU: 338 ± 192 and 781 ± 621 hours (p = 0.007), length of hospital: 710 ± 628 and 1108 ±720 hours (p = 0.058), mortality 35% (11) and 47% (9) (p = 0.41).
CONCLUSION: The physiotherapy in the ICU was associated with increase of the success rate, reducing weaning time, duration of MV, length of stay in ICU. There were no differences in length of hospital stay and mortality.
Keywords: Ventilator weaning. Respiration artificial. Physical therapy specialty.
Introdução
O desmame da ventilação mecânica (VM) é definido como o processo de transição da ventilação artificial para a ventilação espontânea em pacientes que permaneceram em VM por um período superior a 24 horas (1). Deve-se buscar a otimização dos resultados do desmame, uma vez que este pode alterar o desfecho clínico de um paciente. Bons resultados no desmame ocorrem em concordância com a seleção do momento ideal e a adequada condução clínica do paciente. Uma criteriosa avaliação do paciente, considerando sua evolução clínica, assim como a reversão da causa de base que o levou à VM, determinará se o mesmo está apto para reassumir a sua função ventilatória (2, 3).
Muitas vezes, o desmame é realizado baseado em julgamentos clínicos, estilos individualizados e sem uma padronização. Essa estratégia pode repercutir em desfechos ruins, evidenciando a necessidade de implementar técnicas para identificar os pacientes elegíveis para o desmame e a sua transição para a ventilação espontânea deve seguir estratégias eficazes e comprovadas, favorecendo a utilização dos protocolos (4-14).
Falhas no desmame podem prolongar o tempo de VM (14-16), de permanência na UTI (15, 17, 18) e de internação hospitalar (18), e aumentar o índice de reintubações (19), a incidência de complicações associadas à VM (14-17) e a mortalidade (15-18, 20, 21), portanto, torna-se relevante o aperfeiçoamento de estratégias de desmame para evitar tais falhas. Uma estratégia adicional para melhorar as taxas de sucesso no desmame é a fisioterapia. A hipótese deste estudo é que a fisioterapia possa melhorar as taxas de sucesso no desmame bem como reduzir o tempo de VM.
Dessa forma, este estudo teve o objetivo de avaliar os efeitos da fisioterapia no desmame da VM.
Materiais e métodos
Pacientes
Foram estudados em uma amostra não probabilística 61 pacientes com idade superior a 18 anos, de ambos os gêneros, submetidos à VM por mais de 24 horas, e colocados em desmame de acordo com a decisão da equipe. Excluíram-se do estudo os pacientes que foram submetidos à traqueostomia durante o período de desmame e pacientes em que não foram encontradas em seu prontuário informações importantes para a pesquisa.
Delineamento do estudo
Realizou-se estudo transversal, prospectivo e controlado na UTI do Complexo Hospitalar do Mandaqui, em São Paulo, após a aprovação do projeto de pesquisa pela diretoria hospitalar e pelo Comitê de Ética em Pesquisa.
Os pacientes incluídos no estudo foram divididos em dois grupos: um grupo recebeu o protocolo de atendimento fisioterapêutico (grupo fisioterapia, GF) e o outro recebeu o tratamento usual, não sendo acompanhado pela fisioterapia (grupo controle, GC). A formação dos grupos ocorreu por razões administrativas e de contratação de pessoal, quando a referida UTI passou por um período com a atuação da fisioterapia e outro período sem este profissional. Os resultados do desmame eram observados e registrados por meio de coleta diária de informações.
Procedimentos
Grupo fisioterapia
O GF recebeu dois atendimentos diários de quarenta minutos cada. O protocolo de atendimento aplicado nos pacientes foi constituído pelas seguintes técnicas:
a) compressão brusca do tórax compressão manual vigorosa em regiões específicas do tórax, no início da fase expiratória da VM, a fim de obter um aumento do fluxo expiratório e mobilizar secreções das vias aéreas (22);
b) hiperinsuflação manual insuflação pulmonar com um ressuscitador manual (ambu), aplicando-se um volume de ar com alta frequência e fluxos turbulentos, com o objetivo de mobilizar secreções das vias aéreas (23, 24);
c) aspiração traqueal e de vias aéreas superiores remoção passiva das secreções por um cateter conectado a um sistema de vácuo, introduzido na via aérea artificial e nas vias aéreas superiores (25, 26);
d) exercícios passivos e ativos assistidos nos pacientes que estavam sedados ou com comprometimento cognitivo, foi realizada movimentação passiva de membros superiores e inferiores. Nos pacientes conscientes e orientados, realizou-se movimentação ativa assistida dos membros superiores e inferiores, que consiste na movimentação voluntária do paciente auxiliada pelo fisioterapeuta (27- 29);
e) acompanhamento e condução do desmame da VM o desmame da VM foi acompanhado e conduzido pelo fisioterapeuta, que buscava indicar o desmame e aplicar condutas e estratégias em conjunto com a equipe, de acordo com o protocolo de desmame adotado nesta UTI (13). A extubação traqueal era realizada pelo fisioterapeuta e procedida de aspiração traqueal e de vias aéreas superiores.
Grupo controle
O GC recebeu o tratamento usual que consistiu de procedimentos de aspiração traqueal quando necessário e mudança de decúbito, realizado pela equipe de enfermagem, além do tratamento médico. Esses procedimentos também eram aplicados aos pacientes do GF.
Coleta de informações
As variáveis pesquisadas registradas por meio de coleta diária de informações foram: sucesso ou falha no desmame, tempo de VM, tempo de desmame, mortalidade na UTI e hospitalar, tipo de desmame, tempo de internação na UTI e hospitalar. Registraram-se no dia da extubação os seguintes dados ventilatórios e gasométricos: volume corrente, volume minuto, frequência respiratória, PEEP, FiO2, PaO2 e PaCO2. O sucesso no desmame foi definido como a manutenção da ventilação espontânea durante pelo menos 48 horas após a interrupção da ventilação artificial e considerou-se como fracasso se o retorno à VM fosse necessário neste período (1).
Análise estatística
A análise estatística foi realizada utilizando o programa SPSS 13.0 (IBM SPSS, Chicago, Illinois). O teste de Kolmogorov-Smirnov foi utilizado para verificar a aderência da distribuição dos dados à curva de normalidade, que se apresentaram de forma paramétrica e foram expressos em média e desvio padrão. A comparação entre os grupos foi realizada por meio do teste t de Student para amostras independentes. A associação entre os grupos e o sucesso ou falha no desmame foi realizado por meio do teste exato de Fischer. A associação entre os grupos e a mortalidade e o método de desmame foi realizada por meio do teste do Qui-quadrado. Considerou-se estatisticamente significante um valor de p < 0,05.
Resultados
Foram estudados 61 pacientes, 51% (30) no GF e 49% (31) no GC. Nenhum paciente do GF foi excluído, porém, excluiu-se 11 pacientes do GC (três por terem sido submetidos a traqueostomia e oito devido à falta de dados relevantes para a pesquisa no prontuário). Ao final da pesquisa, permaneceram no estudo 50 pacientes, 62% (31) no GF e 38% (19) no GC. As características da amostra estão demonstradas na Tabela 1. Não houve diferença entre os diagnósticos clínicos e cirúrgicos entre os grupos. Além dos diagnósticos apresentados na Tabela 1, no GF houve um caso de cada uma das seguintes doenças: insuficiência hepática, gastroduodenopancreatectomia, DPOC agudizada, amputação de membro inferior, tromboembolismo pulmonar, insuficiência cardiocongestiva, meningite, esofagectomia, epilepsia, clipagem de aneurisma cerebral; e no GC: insuficiência arterial crônica, pancreatite aguda, exérese de leiomioma e colecistectomia.
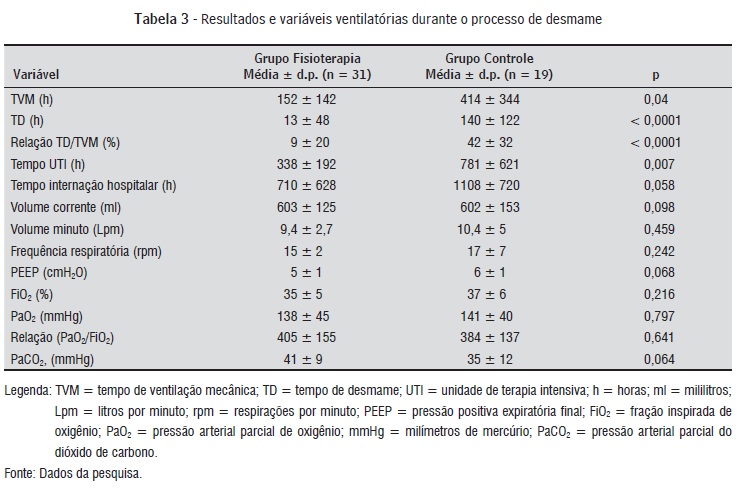
Houve associação significante entre sucesso no desmame e a realização da fisioterapia (Tabela 2). Com exceção do tempo de internação hospitalar, os resultados do desmame do GF se apresentaram melhores quando comparados com os pacientes do GC. Os parâmetros e varáveis da VM durante o desmame não diferiram entre os dois grupos (Tabela 3).
Os métodos de desmame utilizados no GF foram: PSV e Tubo T (27), SIMV associado à PSV (1) e PSV (3); e no GC: SIMV associado à PSV (9), PSV (5) e outros métodos (5). Houve associação entre a presença do fisioterapeuta e a eleição dos modos de desmame (p < 0,0001).
Quanto à mortalidade, apesar de menor no GF, não houve associação significante entre a realização da fisioterapia e a evolução do paciente (alta ou óbito). A mortalidade observada dentro da UTI no GF foi de 26% (8) e no GC 37% (7) (p = 0,41). A mortalidade hospitalar do GF foi de 35% (11) e do GC 47% (9) (p = 0,41).
Discussão
Os resultados demonstram que a atuação da fisioterapia esteve associada a melhores resultados no desmame quando comparados a um grupo de pacientes que não realizou a fisioterapia. Houve um aumento do índice de sucesso no desmame, menor tempo de VM, de desmame e de internação na UTI.
O desmame da VM ainda é um tema que propõe desafios porque as taxas de insucesso continuam grandes e muito variáveis (2, 3). Várias tentativas são testadas para aumentar os índices de sucesso e este estudo teve o objetivo de estudar os efeitos da fisioterapia no desmame.
A recomendação da participação do fisioterapeuta durante o desmame da VM recebe grau A no III Consenso Brasileiro de VM (30). Isso porque diversos estudos comprovam que um protocolo de desmame e a triagem diária para o teste de respiração espontânea conduzida por um fisioterapeuta repercutem em bons resultados (7-13). Entretanto, esses estudos não pesquisaram as técnicas fisioterapêuticas em si, apenas ressaltam a relevância dos protocolos, comparando o desmame realizado por fisioterapeutas seguindo um protocolo com o desmame sem um protocolo.
Estudos controlados com o objetivo de avaliar os efeitos da fisioterapia no desmame da VM são raros por duas razões: primeiramente há a dificuldade em aprovar uma pesquisa controlada e aleatória em um comitê de ética em pesquisa, uma vez que este estudo estabeleceria um grupo que não receberia o tratamento fisioterapêutico; secundariamente, a legislação brasileira exige a presença deste profissional em uma UTI (31). Por essas razões, não pudemos realizar um estudo cego e com uma amostra controlada e aleatória, o que caracteriza uma das limitações do presente estudo.
Muitos estudos demonstram os benefícios de um protocolo de desmame conduzido por fisioterapeutas (7-13). Entretanto, um estudo chama a atenção por ter demonstrado um efeito deletério com a participação destes profissionais. Nele os pacientes foram divididos em grupos com e sem fisioterapia. O grupo com fisioterapia permaneceu por mais tempo sob VM, porém sem diferenças nas taxas de reintubação, mortalidade, tempo de internação hospitalar ou na UTI. Entretanto, o grupo sem fisioterapia, na verdade, recebeu técnicas como aspiração, mudanças de decúbito e movimentação, descaracterizando-o como um grupo que não recebeu fisioterapia. Adicionalmente, este grupo se beneficiou da fisioterapia em situações de emergência, que foi denominada fisioterapia de resgate. Por outro lado, no grupo que realizou fisioterapia, o profissional tinha a liberdade de decidir se ele aplicaria o tratamento ou não, logo, este grupo não recebeu uma intervenção protocolada e rotineira (32).
No presente estudo, apesar de os parâmetros monitorização ventilatória e gasometria arterial de ambos os grupos permitirem o desmame (Tabela 3), observaram-se melhores resultados no GF. Uma das hipóteses para isso é que, geralmente, quando o desmame é realizado por fisioterapeutas, há uma tendência para a adoção de protocolos; já quando o desmame não é realizado por esses profissionais, geralmente é conduzido de acordo com a observação empírica e decisões individualizadas. Porém, o juízo clínico é menos acurado do que um protocolo bem elaborado. Os protocolos são desenvolvidos com base em evidências, as quais tendem a ser inseridas em um fluxograma, e são elaborados por especialistas de acordo com as características de cada UTI. Diversos estudos têm demonstrado a superioridade do desmame seguindo protocolos (4-14). Nota-se essa falta de metodologia quando observamos as técnicas utilizadas no GC, no qual se observaram técnicas pouco recomendadas, como o SIMV, além de outros métodos, como a utilização do modo assistido controlado na modalidade ciclada a volume.
Adicionalmente, o fisioterapeuta geralmente está presente por mais tempo ao lado do paciente durante o período de desmame, conseguindo detectar alterações na ventilação, oxigenação ou na mecânica ventilatória, e pode tomar medidas terapêuticas precoces como a desobstrução brônquica, a melhora na ventilação e ajustes na VM, revertendo áreas de atelectasia, corrigindo a ventilação e melhorando a mecânica ventilatória (22-26, 30). Além desses efeitos, os exercícios realizados em pacientes em uma UTI podem melhorar a tolerância ao esforço, o endurance e diminuir a dispneia (27-29).
De acordo com os resultados do presente estudo, sugere-se a implementação de protocolos de atendimento fisioterapêutico e protocolos de desmame em unidades de terapia intensiva, de acordo com o recomendado por consenso de multiprofissionais (30) e pela legislação (31), evitando que essas unidades permaneçam sem o acompanhamento desse profissional.
Assume-se como limitações deste estudo o fato de ter sido realizado com uma amostra não probabilística, ou seja, os pacientes foram avaliados consecutivamente e o tamanho amostral não foi calculado; entretanto, com o número de pacientes estudados observamos diferenças significantes em desfechos importantes relacionados ao sucesso do desmame. Adicionalmente, os grupos não foram divididos de forma aleatória, porém, as características basais dos pacientes não diferiram entre os grupos. Os pacientes também não foram separados por tipo de doença ou gravidade; entretanto, os estudos sobre desmame e os diversos protocolos propostos na literatura não consideram importante esta caracterização e divisão, porque quando o paciente é colocado em desmame, os critérios obrigam que a sua gravidade seja baixa e que a doença de base já deva ter sido controlada ou resolvida (4-13). Finalmente, porque o protocolo fisioterapêutico é composto por diversas condutas, não sabemos qual dessas condutas repercutiu de forma importante nos resultados do desmame e qual foi irrelevante.
De acordo com os resultados do presente estudo e analisando suas limitações, podem-se traçar perspectivas futuras para novos estudos com o objetivo de elucidar o impacto da fisioterapia no processo de desmame da VM. Em estudos controlados, aleatórios e cegos, é possível procurar identificar os efeitos de cada conduta fisioterapêutica no desmame, concluindo quais são úteis e quais são inócuas. Essas pesquisas também poderiam determinar se os resultados encontrados no presente estudo se devem à aplicação das condutas fisioterapêuticas ou à aplicação do protocolo de desmame. Estudos futuros realizados com uma amostra calculada também poderão responder se a fisioterapia pode repercutir também em uma diminuição no tempo hospitalização e mortalidade.
Conclusão
A atuação da fisioterapia no desmame da VM esteve associada ao aumento do número de sucessos no desmame, diminuição do tempo de desmame, de duração da VM e de internação na UTI. Não foram encontradas diferenças no tempo de internação hospitalar e na mortalidade.
Recebido: 07/05/2012
Received: 05/07/2012
Aprovado: 13/12/2012
Approved: 12/13/2012
- 1. Goldwasser R, Farias A, Freitas EE, Saddy F, Amado V, Okamoto V. Mechanical ventilation of weaning interruption. J Bras Pneumol. 2007;33(Supl2):S128-S36.
- 2. MacIntyre N, Cook DJ, Ely EW, Epstein SK, Fink JB, Heffner JE, et al. Evidence-based guidelines for weaning and discontinuing ventilatory support: a collective task force facilitated by the American College of Chest Physicians. The American Association for Respiratory Care and The American College of Critical Care Medicine. Chest. 2001;120(6 Suppl):S375-S95.
- 3. Esteban A, Alía I, Ibañez J, Benito S, Tobin MJ. Modes of mechanical ventilation and weaning. A national survey of Spanish hospitals. The Spanish Lung Failure Collaborative Group. Chest. 1994;106(4):1188-93.
- 4. Tobin MJ. Of principles and protocols and weaning. Am J Respir Crit Care Med. 2004;169(6):661-2.
- 5. Krishnan JA, Moore D, Robeson C, Rand CS, Fessler HE. A prospective, controlled trial of a protocol-based strategy to discontinue mechanical ventilation. Am J Respir Crit Care Med. 2004;169(6):673-8.
- 6. Blackwood B, Alderdice F, Burns KE, Cardwell CR, Lavery G, O'Halloran P. Protocolized versus non-protocolized weaning for reducing the duration of mechanical ventilation in critically ill adult patients. Cochrane Database Syst Rev. 2010;12(5):CD006904. doi: 10.1002/14651858.CD006904.pub2.
- 7. Kollef MH, Shapiro SD, Silver P, St Jonh RE, Prentice D, Sauer S, et al. A randomized, controlled trial of protocol-directed versus physician-directed weaning from mechanical ventilation. Crit Care Med. 1997; 25(4):567-74.
- 8. Marelich GP, Murin S, Battistella F, Inciardi J, Vierra T, Roby M. Protocol weaning of mechanical ventilation in medical and surgical patients by respiratory care practitioners and nurses: effect on weaning time and incidence of ventilator-associated pneumonia. Chest. 2000;118(2):459-67.
- 9. Ely EW, Meade MO, Haponik EF, Kollef MH, Cook DJ, Guyatt GH, et al. Mechanical ventilator weaning protocols driven by nonphysician health-care professionals: evidence-based clinical practice guidelines. Chest. 2001;120(6 Suppl):454S-63S.
- 10. Scheinhorn DJ, Chao DC, Stearn-Hassenpflug M, Wallace WA. Outcomes in post-ICU mechanical ventilation: a therapist-implemented weaning protocol. Chest. 2001;119(1):236-42.
- 11. Oliveira RLC, José A, Dias EC, Santos VLA, Chiavone PA. Protocolo de desmame da ventilação mecânica: efeitos da sua utilização em uma unidade de terapia intensiva. Um estudo controlado, prospectivo e randomizado. Rev Bras Ter Intensiva. 2002;14(1):22-32.
- 12. Oliveira LRC, José A, Dias ECP, Ruggero C, Molinari CV, Chiavone PA. Padronização do desmame da ventilação mecânica em unidade de terapia intensiva: resultados após um ano. Rev Bras Ter Intensiva. 2006; 18(2):131-6.
- 13. José A, Campos CG, Silva SR, Ferreira JB, Bien US, Faria SR, et al. Resultados da implantação de um protocolo de desmame da ventilação mecânica. Ter Man. 2011; 9(42):580-4.
- 14. Dries DJ, McGonigal MD, Malian MS, Bor BJ, Sullivan C. Protocol-driven ventilator weaning reduces use of mechanical ventilation, rate of early reintubation, and ventilator-associated pneumonia. J Trauma. 2004;56(5):943-51.
- 15. Trouillet JL, Combes A, Vaissier E, Luyt CE, Ouattara A, Pavie A, et al. Prolonged mechanical ventilation after cardiac surgery: outcome and predictors. J Thorac Cardiovasc Surg. 2009;138(4):948-53.
- 16. Hannan LM, Tan S, Hopkinson K, Marchingo E, Rautela L, Detering K, et al. Inpatient and long-term outcomes of individuals admitted for weaning from mechanical ventilation at a specialized ventilation weaning unit. Respirology. 2013;18(1):154-60.
- 17. Torres A, Gatell JM, Aznar E, el-Ebiary M, Puig de la Bellacasa J, et al. Re-intubation increases the risks of nosocomial pneumonia in patients needing mechanical ventilation. Am J Respir Crit Care Med. 1995;152(1):137-41.
- 18. Epstein SK, Ciubotaru RL, Wong JB. Effect of failed extubation on the outcome of mechanical ventilation. Chest. 1997;112(1):186-92.
- 19. Navalesi P, Frigerio P, Moretti MP, Sommariva M, Vesconi S, Baiardi P, et al. A rate of reintubation in mechanically ventilated neurosurgical and neurologic patients: evaluation of a systematic approach to weaning and extubation. Crit Care Med. 2008;36(11):2986-92.
- 20. Huang CT, Yu CJ. Conventional weaning parameters do not predict extubation outcome in intubated patients requiring prolonged mechanical ventilation. Respir Care. 2013;9 (Epub ahead of print).
- 21. Lone NI, Walsh TS. Prolonged mechanical ventilation in critically ill patients: epidemiology, outcomes and modelling the potential cost consequences of establishing a regional weaning unit. Crit Care. 2011; 15(2):R102. doi: 10.1186/cc10117.
- 22. Unoki T, Kawasaki Y, Mizutani T, Fujino Y, Yanagisawa Y, Ishimatsu S, et al. Effects of expiratory rib-cage compression on oxygenation, ventilation, and airway-secretion removal in patients receiving mechanical ventilation. Respir Care. 2005;50(11):1430-7.
- 23. Maa SH, Hung TJ, Hsu KH, Hsieh YI, Wang KY, Wang CH, et al. Manual hyperinflation improves alveolar recruitment in difficult-to-wean patients. Chest. 2005; 128(4):2714-21.
- 24. Choi JS, Jones AY. Effects of manual hyperinflation and suctioning in respiratory echanics in mechanically ventilated patients with ventilator-associated pneumonia. Aust J Physiother. 2005;51(1):25-30.
-
25American Association for Respiratory Care – AARC. Clinical Practice Guideline. Endotracheal suctioning of mechanically ventilated adults and children with artificial airways. Respir Care. 1993;38(5):500-4.
- 26. Stiller K. Physiotherapy in intensive care: towards an evidence-based practice. Chest. 2000;118(6):1801-13.
- 27. Nava S, Piaggi G, De Mattia E, Carlucci A. Muscle retraining in the ICU patients. Minerva Anestesiol. 2002; 68(5):341-5.
- 28. Porta R, Vitacca M, Gile LS, Clini E, Bianchi L, Zanotti E, et al. Supported arm training in patients recently weaned from mechanical ventilation. Chest. 2005; 128(4):2511-20.
- 29. Vitacca M, Bianchi L, Sarva M, Paneroni M, Balbi B. Physiological responses to arm exercise in difficult to wean patients with chronic obstructive pulmonary disease. Intensive Care Med. 2006;32(8):1159-66.
- 30. Jerre G, Silva TJ, Beraldo MA, Gastaldi A, Kondo C, Leme F, et al. Fisioterapia no paciente sob ventilação mecânica. J Bras Pneumol. 2007;33(Supl 2):S142-S150.
-
31Brasil. Ministério da Saúde. Agência Nacional de Vigilância Sanitária. Resolução RDC n. 37, de 24 de fevereiro de 2010. Requisitos mínimos para funcionamento de Unidades de Terapia Intensiva. Diário Oficial [da] República Federativa do Brasil. Seção 1, p. 48.
- 32. Templeton M, Palazzo MG. Chest physiotherapy prolongs duration of ventilation in the critically ill ventilated for more than 48 hours. Intensive Care Med. 2007;33(11):1938-45.
Datas de Publicação
-
Publicação nesta coleção
15 Jul 2013 -
Data do Fascículo
Jun 2013
Histórico
-
Recebido
07 Maio 2012 -
Aceito
13 Dez 2012