Resumos
Descrevemos o caso de um paciente masculino, 48 anos, com poliartralgias e mialgias migratórias, associadas a febre e emagrecimento com dois meses de evolução; um episódio de dor testicular bilateral; e cefaleia unilateral pulsátil com espessamento de artéria temporal esquerda sugerindo arterite temporal. Na evolução, o paciente apresentou hematoma perirrenal esquerdo espontâneo, infartos esplênicos e insuficiência renal aguda oligúrica. Foi tratado com prednisona e ciclofosfamida. Foram realizadas biópsias de artéria temporal esquerda e músculo quadríceps. Os achados clínicos, laboratoriais, radiológicos e intercorrências levaram ao diagnóstico de poliarterite nodosa (PAN).
poliarterite nodosa; vasculites necrotizantes sistêmicas; arterite temporal; hemorragia perirrenal
We report the case of a 48-year-old male with a 2-month history of migratory polyarthralgia, and myalgia associated with fever and weight loss; one episode of bilateral testicular pain; and unilateral pulsatile headache with thickening of the left temporal artery suggestive of temporal arteritis. The patient evolved with spontaneous left perirenal hematoma, splenic infarcts, and oliguric acute renal failure. Treatment included prednisone and cyclophosphamide. The left temporal artery and the quadriceps muscle were biopsied. Clinical, laboratorial, and radiological findings, as well as the intercurrences, led to the diagnosis of polyarteritis nodosa.
polyarteritis nodosa; systemic necrotizing vasculitis; temporal arteritis; perirenal hemorrhage
RELATO DE CASO
Hematoma perirrenal e envolvimento da artéria temporal em paciente com poliarterite nodosa (PAN)
Lilian SchadeI; Daniela Terumi AkishII; Salun Coelho AragãoIII; Gibran Avelino FrandoloIV; Eduardo dos Santos PaivaV
IMédica residente em Clínica Médica (HC-UFPR)
IIAcadêmica de Medicina (HC-UFPR)
IIIMédico residente em Reumatologia (HC-UFPR)
IVMédico do HC-UFPR
VProfessor do Departamento de Clínica Médica (HC-UFPR)
Endereço para correspondência Endereço para correspondência: Lilian Schade Rua Mariano Torres, 401, ap. 403 Centro, Curitiba, PR CEP: 80060-120 E-mail: lilianschade@yahoo.com.br
RESUMO
Descrevemos o caso de um paciente masculino, 48 anos, com poliartralgias e mialgias migratórias, associadas a febre e emagrecimento com dois meses de evolução; um episódio de dor testicular bilateral; e cefaleia unilateral pulsátil com espessamento de artéria temporal esquerda sugerindo arterite temporal. Na evolução, o paciente apresentou hematoma perirrenal esquerdo espontâneo, infartos esplênicos e insuficiência renal aguda oligúrica. Foi tratado com prednisona e ciclofosfamida. Foram realizadas biópsias de artéria temporal esquerda e músculo quadríceps. Os achados clínicos, laboratoriais, radiológicos e intercorrências levaram ao diagnóstico de poliarterite nodosa (PAN).
Palavras-chave: poliarterite nodosa, vasculites necrotizantes sistêmicas, arterite temporal, hemorragia perirrenal.
INTRODUÇÃO
A poliarterite nodosa (PAN) é uma vasculite sistêmica necrotizante que afeta principalmente artérias de médio calibre, incluindo artérias renais, esplênicas e temporais, com potencial para acometer qualquer órgão. As manifestações clínicas podem decorrer de oclusão ou lesão aneurismática do vaso acometido.1,2,3 Descrevemos o caso de um paciente com poliarterite nodosa com acometimento multisistêmico, complicado com rotura de microaneurismas renais e manifestações clínicas que mimetizam outra vasculite sistêmica, a arterite de células gigantes.
RELATO DO CASO
Paciente masculino, 48 anos, previamente hígido, admitido em nosso serviço por poliartralgias e mialgias migratórias com dois meses de evolução. Relatava febre, sudorese noturna, anorexia e emagrecimento de 8 kg no período. Nesse período, também apresentou um episódio de dor testicular bilateral, que melhorou após dois dias, e cefaleia em topografia temporal à esquerda, pulsátil, de forte intensidade. Negava queixas oculares. Ao exame físico, apresentava espessamento de artéria temporal esquerda e hipertensão leve, sem sinais de acometimento articular; o exame neurológico era normal.
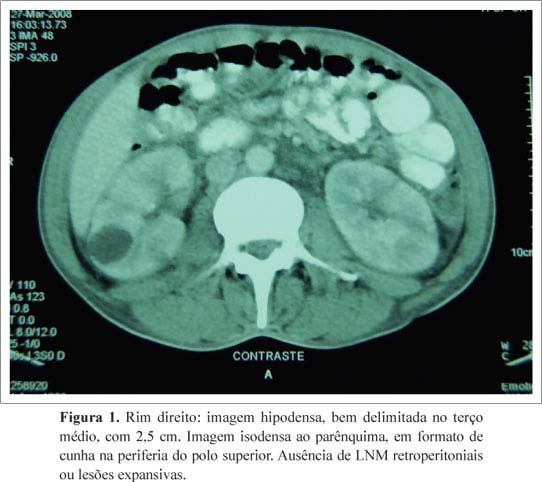
Na admissão, hemograma não apresentava alterações significativas, creatinina de 1,3 mg/dL. Outros exames revelaram VHS de 85 mm, proteína C-reativa de 11,3 mg/dL (r = 0,5), fator reumatoide de 671 UI/mL, ANCA e FAN (fator antinuclear) não reagentes. PPD não reator. Sorologias para hepatite B, C e HIV eram negativas, assim como Venereal Disease Research Laboratories (VDRL) e hemoculturas. Radiografia de tórax, tomografia de tórax e ecocardiograma sem particularidades. A tomografia computadorizada (TC) de abdome revelava um cisto cortical em rim direito (Figura 1). O eco-Doppler de artérias temporais revelou oclusão antiga à direita e imagem de halo hipoecogênico à esquerda.
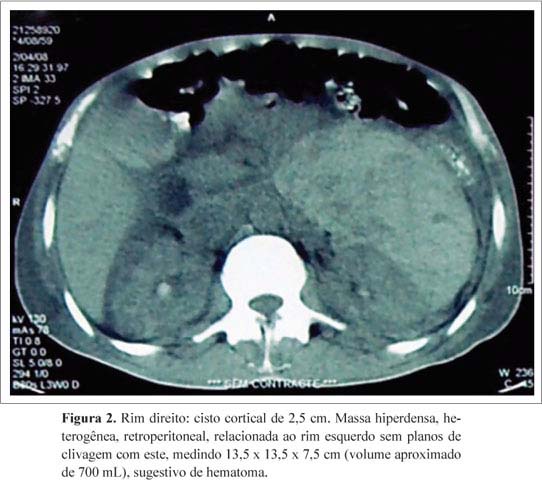
Na evolução, o paciente apresentou dor abdominal difusa e intensa, com exame físico evidenciando "abdome em tábua" e queda do VG e Hb. Nova TC de abdome (Figura 2) revelou hematoma perirrenal esquerdo medindo 13,5 x 13,5 x 7,5 cm (volume aproximado de 700 mL) e imagens sugestivas de infartos esplênicos. A angiorressonância magnética de aorta abdominal evidenciou o mesmo hematoma, não evidenciando aneurismas. O exame tomográfico revelou ainda imagens sugestivas de infartos esplênicos. O paciente evoluiu ainda com insuficiência renal aguda oligúrica, com necessidade de hemodiálise. Pela suspeita de poliarterite nodosa, deu-se início a tratamento com prednisona 60 mg/dia (1 mg/kg) e pulso de ciclofosfamida 500 mg (ajustado para função renal). Houve importante melhora clínica e das provas de atividade inflamatória. Devido às intercorrências, as biópsias só foram possíveis após quadro clínico estável, já com quatro semanas de terapêutica. Biópsia de músculo quadríceps direito mostrou infiltrado inflamatório perivascular constituído por monomorfonucleares, sugestiva de vasculite. A biópsia de artéria temporal esquerda não evidenciou vasculite. Sinais, sintomas e achados laboratoriais preencheram critérios para PAN de acordo com a classificação diagnóstica do American College of Rheumatology.
DISCUSSÃO
As manifestações clínicas da PAN incluem frequentemente sintomas inespecíficos como febre, fadiga, artralgias e perda ponderal. O restante do quadro clínico será resultante dos órgãos acometidos. A pele é frequentemente afetada, podendo ocorrer livedo reticular, nódulos subcutâneos, úlceras e isquemia digital.4,5 O acometimento do sistema nervoso é mais frequente na forma de mononeurite multiplex, que ocorre em cerca de 60% dos casos.4,6 O envolvimento muscular também é frequente, incluindo sintomas como mialgias e fraqueza muscular.7 Cerca de metade dos casos de PAN cursa com manifestações gastrointestinais, sendo a angina mesentérica a expressão mais comum. Infarto mesentérico e ruptura de aneurisma são complicações mais raras, porém com altas taxas de mortalidade.4 O acometimento renal ocorre em aproximadamente 40% dos casos, devido à presença de microaneurismas em artérias renais, interlobares e ocasionalmente artérias arqueadas e interlobulares, poupando os glomérulos, manifestando-se como insuficiência renal, hipertensão arterial e ainda hematoma perirrenal por ruptura de microaneurismas.4,8 Embora raro, o infarto agudo do miocárdio pode ocorrer como consequência da oclusão de aneurisma coronário.9 Podemos ainda encontrar relatos de infartos esplênicos decorrentes da vasculite de artéria esplênica ou seus ramos principais. Também tem sido descrito o acometimento de órgãos isolados como pele, apêndice e vesícula biliar.
O diagnóstico é clínico e deve, sempre que possível, ser confirmado por biópsia de um tecido afetado, preferencialmente o de mais fácil acesso. Na ausência de um local para biópsia, a arteriografia de vasos renais ou mesentéricos demonstrando múltiplos aneurismas corrobora o diagnóstico.10 Os critérios para classificação diagnóstica do American College of Rheumatology têm sensibilidade de 87,3% e especificidade de 89,3%.11 Henegar et al., em um artigo publicado em maio de 2008, chamam a atenção para a importância de parâmetros preditivos negativos para o diagnóstico, com o intuito de diminuir a presença de falsos-positivos.12
Relatamos um caso de PAN com acometimento muscular, testicular, renal, esplênico e de artéria temporal. Cabe ressaltar que orquite é ocasionalmente uma das manifestações.13 Devido ao caráter multissistêmico, uma série de diagnósticos diferenciais foram considerados, incluindo neoplasias e síndromes paraneoplásicas, artrite reumatoide, assim como outras vasculites, especialmente a arterite de células gigantes, decorrente de achados em artéria temporal. A dificuldade diagnóstica inicial permitiu o aparecimento de complicações potencialmente fatais, como hematoma perirrenal e insuficiência renal aguda. O hematoma perirrenal espontâneo é uma situação rara que ocorre com mais frequência como complicação incomum do carcinoma de células renais e do angiomiolipoma renal.8 Dentre as vasculites, a associação com PAN tem sido descrita como a mais frequente.8 Devido às intercorrências, a biópsia muscular e de artéria temporal só foi possível após estabilização do quadro e na vigência de altas doses de corticoide e ciclofosfamida. A biópsia muscular foi sugestiva de vasculite, porém não patognomônica de PAN. Embora a biópsia de artéria temporal esquerda não tenha evidenciado vasculite, o achado clínico de espessamento desse vaso e o correspondente eco-Doppler com imagem de halo hipoecogênico sugerem acometimento. Diversos casos de PAN com acometimento da artéria temporal têm sido descritos, o que leva a pensar que pode ser um achado frequente e também um possível sítio de fácil acesso para biópsia diagnóstica.14,15 Manifesta-se de forma semelhante à arterite de células gigantes, porém com menor incidência de complicações oculares graves.
O tratamento da PAN consiste no uso de corticoide em altas doses, o que altera significativamente a sobrevida. Doses de 1 mg/kg/dia via oral, ou pulsoterapia com 15 mg/kg endovenosa podem ser utilizadas. Em casos graves e refratários, deve ser associado um imunossupressor, sendo ciclofosfamida o mais utilizado. A via de utilização vai depender da gravidade do caso. A azatioprina pode ser utilizada em substituição à ciclofosfamida após indução da remissão da doença com essa droga.1,3 O suporte clínico das complicações da doença também é de fundamental importância, assim como a prevenção da toxicidade pelo tratamento.
Recebido em 21/10/2008.
Aprovado, após revisão, em 12/01/2009.
Declaramos a inexistência de conflito de interesse.
Departamento de Clínica Médica do Hospital de Clínicas da UFPR. Curitiba/PR.
-
1Langford CA. Treatment of polyarteritis nodosa, microscopic polyangiitis, and Churg-Strauss syndrome: Where do we stand? Arthritis & Rheumatism 2001;44(3):508-12.
-
2Gayraud M, Guillevin L, Toumelin P, Cohen P, Casassus FLP, Jarrousse B. Long-term followup of polyarteritis nodosa, microscopic polyangiitis, and Churg-Strauss syndrome. Arthritis & Rheumatism 2001;44(3):666-75.
-
3Guillevin L, Lhote F. Treatment of polyarteritis nodosa and microscopic polyangiitis. Arthritis & Rheumatism 1998;41(12):2100-5.
-
4Stone JH. Polyarteritis nodosa. Jama 2002; 288: 1632-39.
-
5Gibson LE; Su WP. Cutaneous vasculitis. Rheum Dis Clin North Am 1995;21(4):1097-113.
-
6Tervaert JW, Kallenberg C. Neurologic manifestations of systemic vasculitides. Rheum Dis Clin North Am 1993;19(4):913-40.
-
7PlumLey SG, Rubio R, Alasfar S, Jasin HE. Polyarteritis nodosa presenting as polymyositis. Semin Arthritis Rheum 2002;31(6):377-83.
-
8Daskalopoulos G, Karyotis I, Heretis I, Anezinis P, Mavromanolakis E, Delakas D. Spontaneous perirenal hemorrhage: a 10-year experience at our institution. International Urology and Nephrology 2004;36:15-9.
-
9Kastner D, Gaffney M, Tak T. Polyarteritis nodosa and myocardial infarction. Can J Cardiol 2000;16(4):515-8.
-
10Komatireddy GR, Yangco DT, Loy TS, Beale GD. Ruptured intrahepatic aneurysm as the initial manifestation of polyarteritis nodosa. J Clin Rheumatol 1998;4:333-37.
-
11Lightfoot RW Jr, Michel BA, Bloch DA, Hunder GG, Zvaifler NJ, McShane DJ, et al. The American College of Rheumatology 1990 criteria for the classification of polyarteritis nodosa. Arthritis Rheum 1990;33 (8):1088-93.
-
12Henegar C, Pagnoux C, Puéchal X, Zucker JD, Bar-Hen A, Le Guern V et al A paradigm of diagnostic criteria for polyarteritis nodosa. Arthritis & Rheumatism 2008;58(5): 1528-38.
-
13Teichman JM, Mattrey RF, Demby AM, Schmidt JD. Polyarteritis nodosa presenting as acute orchitis: a case report and review of the literature. J Urol 1993;149(5):1139-40.
-
14Hamidou MA, Moreau A, Toquet C, El Kouri D, de Faucal P, Grolleau JY. Temporal arteritis associated with systemic necrotizing vasculitis. J Rheumatol 2003;30(10):2165-9.
Datas de Publicação
-
Publicação nesta coleção
03 Ago 2009 -
Data do Fascículo
Ago 2009
Histórico
-
Recebido
21 Out 2008 -
Aceito
12 Jan 2009