Resumos
Objetivo:
Identificar os grupos de risco para disfagia orofaríngea em pacientes internados em um hospital universitário.
Métodos:
O estudo foi transversal do tipo exploratório com análise quantitativa dos resultados. A população pesquisada foi formada por 32 pacientes internados nas clínicas médicas do hospital. Foram coletados dados da história do paciente e realizada a triagem universal de deglutição, avaliação funcional da alimentação para observação de sinais e sintomas de disfagia e avaliação do estado nutricional por dados antropométricos e exames laboratoriais.
Resultados:
Da amostra total, a maioria dos pacientes era homens acima de 60 anos. As comorbidades mais associadas a pacientes com sintomas e sinais de disfagia foram doença pulmonar obstrutiva crônica, hipertensão arterial sistêmica, insuficiência cardíaca congestiva, diabetes melitus e infarto agudo do miocárdio. A consistência alimentar em que foi observada a maior presença de sinal clínico de aspiração foi o pudim, e o sinal predominante, a voz molhada.
Conclusão:
Há grande incidência de risco para disfagia orofaríngea nos pacientes internados e um índice ainda maior de pacientes internados em comprometimento nutricional ou já desnutridos. Pacientes internados com doenças respiratórias, doença pulmonar obstrutiva crônica, insuficiência cardíaca congestiva e pacientes com xerostomia foram apontados como grupo de risco para disfagia orofaríngea.
Transtornos de deglutição; Desnutrição; Triagem; Fonoaudiologia
Purpose:
To identify risk groups for oropharyngeal dysphagia in hospitalized patients in a university hospital.
Methods:
The study was design as an exploratory cross-sectional with quantitative data analysis. The researched population consisted of 32 patients admitted to the medical clinic at the university hospital. Patient history data were collected, followed by a universal swallowing screening which included functional feeding assessment, to observe clinical signs and symptoms of dysphagia, and assessment of nutritional status through anthropometric data and laboratory tests.
Results:
Of the total sample, the majority of patients was male over 60 years. The most common comorbidities related to patients with signs and symptoms of dysphagia were chronic obstructive pulmonary disease, systemic arterial hypertension, congestive heart failure, diabetes mellitus and acute myocardial infarction. The food consistency that showed higher presence of clinical signs of aspiration was pudding and the predominant sign was wet voice.
Conclusion:
There is a high incidence of risk for oropharyngeal dysphagia in hospitalized patients and an even higher rate of hospitalized patients with nutritional deficits or already malnourished. Hospitalized patients with respiratory diseases, chronic obstructive pulmonary disease, congestive heart failure and patients with xerostomia were indicated as risk group for oropharyngeal dysphagia.
Swallowing disorders; Malnutrition; Screening; Speech; Language and hearing sciences
INTRODUÇÃO
A disfagia orofaríngea é um distúrbio com sinais e sintomas específicos que interfere no processo da deglutição. Acomete qualquer parte ou fase no transporte do bolo alimentar, desde a boca até o estômago, e pode causar prejuízos ao paciente, como a desnutrição, a desidratação e complicações respiratórias, inclusive levando à morte(11. Ickenstein GW, Riecker A, Höhlig C, Müller R, Becker U, Reichmann H, et al. Pneumonia and in-hospital mortality in the context of neurogenic oropharyngeal dysphagia (NOD) in stroke and a new NOD step-wise concept. J Neurol. 2010;257(9):1492-9.). é considerado um transtorno que incapacita o indivíduo do ponto de vista funcional e emocional, interferindo na sua convivência social e na sua relação de prazer com a alimentação(22. Farri A, Accornero A, Burdese C. Social importance of dysphagia: its impact on diagnosis and therapy. Acta Otorhinolaryngologica Italica. 2007;27(2):83-6.).
A disfagia orofaríngea aumenta os custos de internação do paciente, prolonga o seu tempo de internação e o expõe ao risco de desnutrição, desidratação e complicações pulmonares, devido à broncoaspiração(33. Karkos PD, Papouliakos S, Karkos CD, Theochari EG. Current evaluation of the dysphagic patient. Hippokratia. 2009;13(3):141-6.). Deve ser considerada problema de saúde pública, uma vez que afeta grande parcela da população e causa alto índice de mortalidade/morbidade(44. Santoro PP. Editorial II - disfagia orofaríngea: panorama atual, epidemiologia, opções terapêuticas e perspectivas futuras. Rev CEFAC. 2008;10(2):0-0.).
Pacientes com distúrbios de deglutição necessitam de adequações na sua dieta ou até mesmo de outra via de alimentação. Em um hospital universitário do Ceará, no período de julho a outubro de 2009, um total de 65 pacientes das especialidades de neurologia, gastroentereologia, clínica médica e infectologia precisaram fazer uso de via alternativa de alimentação(55. Carvalho AMR, Oliveira DC, Neto JEH, Martins BCC, Vieira VMSF, Silva LIMM, et al. Análise da prescrição de pacientes utilizando sonda enteral em um hospital universitário do Ceará. R Bras Farm Hosp Serv Saúde. 2010;1(1):17-22.).
Uma das modalidades de avaliação da deglutição à beira do leito é a screening (triagem), com características passa/falha. Nela é possível identificar os pacientes que necessitam de avaliação completa da deglutição(66. Swigert NB, Steele C, Riquelme LF. Dysphagia screening for patients with stroke: challenges in implementing a Joint Commission Guideline. The Asha Leader. 2007;3(12):28-9.).
A incidência de disfagia orofaríngea em pacientes pós-acidente vascular encefálico (AVE), submetidos à avaliação fonoaudiológica em até 48 horas de internação, varia de 43 a 50%(77. Almeida é. Frequência e fatores relacionados à disfagia orofaríngea após acidente vascular encefálico [Dissertação]. Belo Horizonte: Universidade Federal de Minas Gerais; 2009.,88. Jacques A, Cardoso MCAF. Acidente Vascular Cerebral e sequelas fonoaudiológicas: atuação em área hospitalar. Rev Neurocienc. 2011; 19(2):229-36.).
Os idosos também apresentam alterações na deglutição. Observa-se incidência de 55% de disfagia em pacientes idosos com infecções respiratórias, e pode-se relacionar a disfagia e a broncoaspiração às principais causas das doenças respiratórias nesta população(99. Cabre M, Serra-Prat M, Palomera E, Almirall J, Pallares R, Clavé P. Prevalence and prognostic implications of dysphagia in elderly patients with pneumonia. Age Ageing. 2010;39(1):39-45.).
Quando considerada a relação entre a disfagia e o risco de desnutrição de pacientes internados, observa-se que os disfágicos apresentam maior risco de desnutrição ou já estão desnutridos(1010. Foley NC, Martin RE, Salter KL, Teasell RW. A review of the relationship between dysphagia and malnutrition following stroke. J Rehabil Med. 2009;41(9):707-13.).
Existem diversas ferramentas utilizadas para o rastreamento do risco nutricional e a escolha do método de triagem deve considerar o contexto no qual o paciente está inserido. A avaliação nutricional revela o estado nutricional e o grau em que as necessidades dos pacientes estão sendo atendidas(1111. Araújo MAR, Lima LS, Ornelas GC, Logrado MHG. Análise comparativa de diferentes métodos de triagem nutricional do paciente internado. AA 2011;21(4):331-42.).
Diante do exposto, o objetivo do trabalho foi identificar grupos de risco para disfagia orofaríngea em pacientes internados nas clínicas médicas de um hospital universitário.
MÉTODOS
A pesquisa foi transversal do tipo exploratória, com análise quantitativa dos resultados. Este estudo foi aprovado sob parecer favorável nº 120.155, de 8 de outubro de 2012, pelo Comitê de ética em Pesquisa com Seres Humanos da Universidade Federal de Santa Catarina (CEPSH/ UFSC).
Foram convidados a participar da pesquisa todos os pacientes que estiveram internados nos 73 leitos disponíveis nas clínicas médicas 1, 2 e 3 de um hospital universitário, sendo considerado um paciente por leito, no período de 10 de outubro a 9 de novembro de 2012.
Como a pesquisa foi realizada em todos os pacientes que aceitaram participar, pertencentes ou não a grupos de risco, foi reconhecido para a literatura como doença de base com risco para disfagia, sendo assim o instrumento foi chamado de triagem universal da deglutição.
Dos convidados a participar da pesquisa, 50 aceitaram realizar a triagem de risco para disfagia orofaríngea e assinaram o Termo de Consentimento Livre e Esclarecido (TCLE), enquanto quatro não aceitaram se submeter aos testes e 18 não foram avaliados quanto ao risco nutricional por problemas da rotina hospitalar. Assim, a amostra foi composta por conveniência, totalizando 32 sujeitos que realizaram a avaliação completa (risco para disfagia e estado nutricional).
Como critérios de inclusão consideraram-se os pacientes internados nas clínicas médicas 1, 2 e 3 do Hospital Universitário (HU), sem distinção de sexo e idade, que apresentaram condições clínicas para a avaliação e aceitaram assinar o TCLE.
Como critérios de exclusão foram considerados os pacientes que apresentaram escala de coma de Glasgow inferior a dez.
Esta pesquisa foi realizada em duas etapas. Na primeira foi realizada a coleta de dados no prontuário dos pacientes. As informações verificadas foram nome, idade, doença de base, comorbidades associadas, motivo da internação, avaliação nutricional, quadro respiratório e nível de consciência.
Na segunda fase, para os pacientes em condições clínicas estáveis, foi realizada a avaliação funcional da deglutição para observação de sinais e sintomas de disfagia orofaríngea e sinais clínicos de broncoaspiração(1212. Furkim AM, Duarte ST, Sória FS, Sampaio RS, Nunes MCA, Wolff GS, Silveira FR, Bassi D. In Susanibar F, Marchesan I, Parra D, Dioses A. Tratado de evaluación de Motricidad Orofacial y áreas afines. Madrid. EOS, 2014.), bem como a avaliação nutricional para identificação do grupo com comprometimento nutricional, conforme pode ser observado nos Anexos 1 Anexo 1. Triagem para risco de disfagia orofaríngea e 2 Anexo 2. Avaliação funcional de alimentação .
Os dados coletados foram analisados estatisticamente por meio do programa MedCalc(r), versão 12.3.0.0 (MedCalc Software bvba 1993-2012, Bélgica).
No presente estudo, foram utilizados os testes estatísticos não paramétricos, o teste exato de Fischer e correlação de Spearman, sendo considerado o valor de p de 5% (p<0,05).
Triagem de risco para disfagia orofaríngea
A triagem à beira do leito é uma modalidade de avaliação com característica passa/falha capaz de identificar pacientes que necessitam de avaliação completa da deglutição(55. Carvalho AMR, Oliveira DC, Neto JEH, Martins BCC, Vieira VMSF, Silva LIMM, et al. Análise da prescrição de pacientes utilizando sonda enteral em um hospital universitário do Ceará. R Bras Farm Hosp Serv Saúde. 2010;1(1):17-22.).
A triagem de risco para disfagia orofaríngea é usualmente utilizada no Serviço de Fonoaudiologia-Disfagia do HU e no Módulo IV - Estágio Hospitalar do Curso de Graduação em Fonoaudiologia no sétimo período. Foi aplicada por estagiários do curso de Fonoaudiologia da UFSC, sob supervisão da professora responsável, e classifica os pacientes entre passa (não apresentaram sinal clínico de aspiração e/ou sinal de disfagia orofaríngea) e falha (com sinal clínico de aspiração e/ou de disfagia orofaríngea).
Todos os pacientes eram posicionados em decúbito elevado no leito e monitorados quanto à saturação de O2 por meio de oximetria de pulso, com oxímetro da marca Morefitness(r). Para a observação dos sintomas de disfagia orofaríngea e dos sinais clínicos de broncoaspiração, foi realizada a avaliação funcional da deglutição do paciente, segundo classificação da American Dietetic Association (
1313. Academy of nutrition and dietetics. American Dietetic Association. [Internet]. 2002. [cited 2012 Sep. 10]. Available from: https://nutritioncaremanual.org/index.cfm
Available from: https://nutritioncareman...
). Para a obtenção das consistências líquido, néctar, mel e pudim, foram usadas água, espessante da marca Thick&Easy(r) e colher de medida da mesma marca, sendo todos os preparos realizados em copo descartável.
Para a consistência líquida utilizou-se 100 mL de água, e para as consistências néctar, mel e pudim foram usados 100 mL de água e uma, uma colher e meia e duas colheres medida de espessante, respectivamente.
A cada uma das consistências foram realizadas três ofertas. Na líquida e néctar usaram-se copo comum e gole livre, e para a mel e pudim, uma colher de plástico descartável de 5 mL.
Avaliação do estado nutricional
A avaliação do estado nutricional dos pacientes internados é fundamental, pois a desnutrição é uma das consequências da disfagia orofaríngea, além de contribuir para a lenta evolução clínica do paciente.
Esta avaliação foi realizada por uma profissional nutricionista do hospital universitário da UFSC e aplicada em até 72 horas após a triagem fonoaudiológica. Para a avaliação nutricional, foram utilizados dados antropométricos e bioquímicos.
Para a análise dos dados, todos os pacientes classificados com desnutrição grau I, II e III e depleção leve, moderada e grave foram agrupados na categoria de comprometimento nutricional, e os classificados como eutrofia, pré-obesidade e obesidade grau I, II e III foram agrupados na categoria sem risco para desnutrição.
RESULTADOS
A triagem para risco de disfagia orofaríngea foi aplicada a 32 pacientes, dos quais 59% "passaram" e não apresentaram fator de risco para disfagia orofaríngea. Os 41% restante apresentaram fator de risco para disfagia orofaríngea, ou seja, "falharam" na triagem. Na avaliação do estado nutricional, 78% dos pacientes apresentaram comprometimento nutricional (Tabela 1).
Quanto às características demográficas da amostra, a maioria dos participantes da pesquisa eram do gênero masculino, com idade superior a 60 anos.
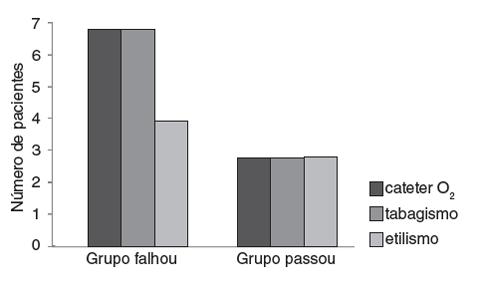
Nos dados clínicos levantados em prontuários, observou-se alta incidência de ex-tabagistas e ex-etilistas (Gráfico 1).
Os pacientes internados com doenças respiratórias foram os que apresentaram maior índice de risco para disfagia orofaríngea, e todos com diagnóstico específico de Doença Pulmonar Obstrutiva Crônica (DPOC) "falharam" na triagem (Gráfico 2).
As principais comorbidades apresentadas pelos pacientes que participaram da pesquisa foram DPOC, diabetes melitus (DM),hipertensão arterial sistêmica (HAS), insuficiência cardíaca congestiva (ICC) e insuficiência aguda do miocárdio (IAM) (Tabela 2).
Dos participantes que apresentaram risco para disfagia orofaríngea, 84% apresentaram sinais clínicos de broncoaspiração na consistência pudim. Destaca-se que cinco pacientes (38%) apresentaram sinais clínicos de broncoaspiração para todas as consistências (líquido, néctar, mel e pudim) (Gráfico 3).
A voz molhada é o principal sinal clínico de broncoaspiração dos pacientes que apresentaram risco para disfagia orofaríngea na população (Gráfico 4).
Como grupo de risco para a disfagia destacam-se os com queixa de xerostomia, ICC, DPOC e os internados pela pneumologia (Tabela 3).
Durante a entrevista do questionário de triagem, todos os pacientes participantes da pesquisa estavam com via oral de alimentação, nenhum relatou sentir dificuldade para deglutir nem alteração na dieta e, ainda, todos informaram que sentiam vontade de alimentar-se.
DISCUSSÃO
Durante este estudo foi possível identificar grupos de risco para disfagia orofaríngea em um hospital universitário aplicando o instrumento de triagem conforme descrito na metodologia. Os resultados da triagem de risco para disfagia orofaríngea, aplicada nos pacientes internados, respondem ao objetivo do estudo e apontam para a incidência de 41% de pacientes em risco de disfagia orofaríngea.
Resultado semelhante foi observado na avaliação fonoaudiológica realizada em até 48 horas da internação, que apresentou incidência de disfagia orofaríngea em 50% dos pacientes internados. Já a avaliação realizada no momento da alta hospitalar, após intervenção fonoterápica, teve índice de 37,9% dos pacientes disfágicos(77. Almeida é. Frequência e fatores relacionados à disfagia orofaríngea após acidente vascular encefálico [Dissertação]. Belo Horizonte: Universidade Federal de Minas Gerais; 2009.).
Quanto à idade, não houve diferença entre a relação de pacientes idosos e o risco para disfagia orofaríngea. No entanto, o coeficiente de correlação indica nível baixo de relação entre estes fatores, uma vez que dados da literatura destacam a população idosa como um fator de risco para a disfagia orofaríngea e salienta as interferências do envelhecimento na deglutição. O envelhecimento altera os mecanismos da deglutição eficiente, seja na forma, na segurança ou na qualidade da alimentação. A realidade é que muitas vezes a população idosa é subdiagnosticada e subtratada(1414. World Health Organization. Physical status: the use and interpretation of anthropometry. WHO; 1995.).
é necessário acompanhamento mais rigoroso junto à população idosa uma vez que qualquer alteração na segurança da deglutição terá como consequência direta alteração no estado nutricional e elevará o índice de complicações respiratórias nesses indivíduos(1818. Connolly MJ. Of proverbs and prevention: aspiration and its consequences in older patients. Age Ageing. 2010;39(1):2-4.).
Neste estudo, os resultados quanto à variável idade podem ter sofrido interferência devido ao número reduzido de participantes.
Para a análise da especialidade com maior risco para disfagia orofaríngea, utilizaram-se os pacientes internados pelas especialidades médicas de pneumologia e gastroenterologia por serem os mais presentes na amostra da pesquisa. Houve diferença para os internados pela pneumologia para o risco de disfagia orofaríngea, com valor de p=0,0005 e coeficiente de correlação de 0,6400.
Esta informação pode estar relacionada ao fato desses pacientes apresentarem comprometimento da capacidade respiratória, a qual interfere na eficiência da tosse(1919. Paschoal IA, Villalba WO, Pereira MC. Insuficiência respiratória crônica nas doenças neuromusculares: diagnóstico e tratamento. J Bras Pneumol. 2007;33(1):81-92.). A tosse é o segundo mecanismo responsável pelo sistema de proteção das vias aéreas inferiores, podendo ser voluntária ou involuntária. é necessária para a eliminação das secreções das vias aéreas e proteção contra aspiração de alimentos, secreções e corpos estranhos(2020. II Diretrizes brasileiras no manejo da tosse crônica. J Bras Pneumol. 2006;32(6).).
Outro aspecto importante é o fato dos pacientes participantes da pesquisa, ao serem entrevistados, não relatarem dificuldades para alimentar-se, tampouco informavam ter alterado a forma, volume ou consistência do alimento, o que na prática não se observava. Percebia-se que os pacientes alimentavam-se pouco, com modificações ou restrições ao que vinha no prato de maneira geral.
Esse dado também foi observado em outro estudo com pacientes com alterações respiratórias. Apesar de não registrarem queixas relativas à deglutição, apresentam risco importante para a aspiração, uma vez que têm alteração no padrão respiratório e isso pode alterar a coordenação entre a respiração e a deglutição, fundamental para a proteção da via aérea inferior(2121. Drozdz DRC, Costa CC, Jesus PRO, Trindade MS, Weiss G, Neto ABM et al. Análise da fase faríngea da deglutição em portadores de tosse crônica. Int Arch Otorhinolaryngol. 2012;16(4):502-8.).
Entre as comorbidades apresentadas pelos pacientes participantes da pesquisa, os portadores de DPOC (p=0,0063) e ICC (p=0,0189) apresentaram chances de estar no grupo de risco para disfagia orofaríngea. Nas demais comorbidades, não houve significância.
Esta informação corrobora a afirmação que pacientes com DPOC apresentam incoordenação entre a deglutição e a respiração, e isso pode responder pelos achados em disfagia orofaríngea(2222. Gross RD, Atwood CW Jr, Ross SB, Olszewski JW, Eichhorn KA. The coordination of breathing and swallowing in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2009;179(7):559-65.).
Os achados desta pesquisa também concordam com os resultados que mostram a relação entre indivíduos com DPOC e sintomas de disfagia. Os dados estão relacionados à fase faríngea e esofágica da deglutição, ao mecanismo de proteção das vias aéreas, ao histórico de pneumonia e aos sintomas alimentares(2323. Chaves RD, Carvalho CRF, Cukier A, Stelmach R, Andrade CRF. Sintomas indicativos de disfagia em portadores de DPOC. J Bras Pneumol. 2011;37(2):176-83.).
A tosse é um dos principais sintomas da DPOC, assim como o desconforto respiratório e a dispneia. No entanto, estes sinais também estão presentes nos protocolos de avaliação da deglutição, como sinais clínicos de broncoaspiração. Estes sintomas em comum limitam a avaliação segura da deglutição, pois muitas vezes os sintomas da doença podem "mascarar" os sinais da broncoaspiração, assim como estes podem mascarar a doença. Talvez um resultado mais fidedigno seja a voz molhada. Estudos com avaliações instrumentais se fazem obrigatórios para avançar essa discussão.
Pacientes com tosse crônica apresentam histórico de pneumonias de repetição. A tosse crônica é um sintoma considerado um dos principais indicativos de DPOC(2222. Gross RD, Atwood CW Jr, Ross SB, Olszewski JW, Eichhorn KA. The coordination of breathing and swallowing in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2009;179(7):559-65.). Ela também se apresenta como um sinal de broncoaspiração e esta é uma das principais causas de complicações pulmonares, em especial pneumonias aspirativas, bem como expõe o paciente a quadros de desnutrição e desidratação. Há que se discutir se a DPOC agrava os casos de disfagia e se a tosse crônica pode ser considerada sinal clínico de aspiração nos protocolos de triagem de risco para disfagia orofaríngea, uma vez que fazem parte do quadro clínico de doentes com DPOC(2323. Chaves RD, Carvalho CRF, Cukier A, Stelmach R, Andrade CRF. Sintomas indicativos de disfagia em portadores de DPOC. J Bras Pneumol. 2011;37(2):176-83.).
Na deglutição ocorre uma ação denominada apneia central de deglutição. Trata-se do fechamento da rima glótica, o qual é uma das principais ações de proteção das vias aéreas inferiores(2424. Costa MM, Lemme EM. Coordination of respiration and swallowing: functional pattern and relevance of vocal folds closure. Arq Gastroenterol. 2010;47(1):42-8.). Sabe-se que pacientes com comprometimentos respiratórios apresentam incoordenação da respiração, o que reflete na incoordenação da deglutição. Assim, um resultado relevante é o fato dos pacientes que falharam na triagem para risco de disfagia orofaríngea apresentaram maior dificuldade de deglutição na consistência pudim. Cabe ressaltar que não foram testados alimentos sólidos. Trata-se de uma consistência que exige maior esforço do paciente para que este faça a ejeção apropriada do bolo alimentar. Destaca-se que 77% dos pacientes pertencentes ao grupo de risco à disfagia orofaríngea (41% do total da amostra) apresentaram sinal clínico de voz molhada na consistência pudim, indicativa de estase de conteúdo em recessos faríngeos. A voz molhada é um termo que descreve o som borbulhante produzido na fonação, indicativo de estase de secreções, líquidos ou alimentos no vestíbulo laríngeo(2525. Queiroz MAS, Andrade ISN, Haguette RCB, Haguette EF. Avaliação clínica e objetiva da deglutição em crianças com paralisia cerebral. Rev Soc Bras Fonoaudiol. 2011;16(2):210-4.).
Quanto às chances estatísticas de pacientes portadores de ICC estarem no grupo de risco para disfagia orofaríngea, isso pode ser justificado devido ao mecanismo patológico da ICC estar diretamente ligado ao comprometimento respiratório, uma vez que envolve dispneia progressiva aos esforços, podendo evoluir para dispneia em repouso e ortopneia, assim, a dificuldade respiratória é um dos sintomas mais comum da ICC(2626. Sousa VEC, Montoril MH, Pascoal LM, Lopes MVO. Avaliação da troca gasosa de pacientes com insuficiência cardíaca congestiva. Cogitare Enferm. 2010;15(4):681-7.), sendo esta a causadora de exacerbação respiratória e, por este motivo, alterar/incoordenar os mecanismos de deglutição do paciente principalmente no momento da pausa apneica.
A análise estatística também não encontrou diferença entre os pacientes com risco para disfagia orofaríngea e que apresentavam comprometimento nutricional, fato que pode estar relacionado ao tamanho reduzido da amostra. Dado alarmente é que 75% dos pacientes participantes da pesquisa apresentaram algum comprometimento nutricional ou já estavam desnutridos.
Este índice se aproxima ao encontrado em outro estudo, no qual 71% dos pacientes internados na clínica médica de um hospital universitário que apresentavam risco de disfagia orofaríngea tinham alteração no estado nutricional(2727. Maciel JRV, Oliveira CJR, Tada CMP. Associação entre risco de disfagia e risco nutricional em idosos internados em hospital universitário de Brasilia. Rev Nutr. 2008;21(4):411-21.).
Uma pesquisa realizada num hospital geral de grande porte de Santa Catarina aponta para o índice de 24,3% de pacientes internados em estado de desnutrição. Destes, indivíduos internados com câncer apresentaram o maior índice de desnutrição (53,00%), seguidos dos com doenças respiratórias (40,00%) e dos distúrbios neurológicos (28,57%)(2828. Azevedo LC, Medina F, Silva AA, Campanella ELS. Prevalência de desnutrição em um hospital geral de grande porte de Santa Catarina/Brasil. ACM Arq Catarin Med. 2006;35(4):89-96.).
A disfagia orofaríngea é um fator de risco para a desnutrição e as infecções do trato respiratório, por isso a avaliação e o tratamento para a disfagia orofaríngea devem ser incluídos na rotina de atendimentos às pessoas idosas, a fim de evitar complicações nutricionais e respiratórias(1717. Serra-Prat M, Palomera M, Gomez C, Sar-Shalom D, Saiz A, Montoya JG et al. Oropharyngeal dysphagia as a risk factor or malnutrition and lower respiratory tract infection in independently living older persons: a population-based prospective study. Age Ageing. 2012;41(3):376-81.).
Outro dado que a avaliação estatística demonstrou são as chances de pacientes com queixa de xerostomia estarem no grupo de risco para disfagia orofaríngea, com nível de significância p=0,0101.
A sensação de boca seca (xerostomia) pode ser causada por hipofunção das glândulas salivares, o que altera a quantidade e qualidade da saliva. Uma das principais funções da saliva é a umidificação da cavidade oral, bem como do bolo alimentar para facilitar na deglutição(2929. Clara MCG. Evolução do estado nutricional num doente com disfagia no pós-AVC . [Dissertação]. Porto: Faculdade de Ciências na Nutrição e Alimentação; 2009.). Pacientes com sensação de xerostomia podem apresentar dificuldades na fase oral da deglutição, uma vez que não conseguem preparar de forma adequada o bolo alimentar e isso interfere na qualidade e segurança da alimentação.
Pondera-se que apesar de grupos reconhecidos na literatura como de risco para disfagia orofaríngea, como idosos, pacientes com comprometimentos neurológicos, pacientes desnutridos e os que apresentam sinais clínicos de broncoaspiração (tosse, voz molhada, pigarro e desconforto respiratório), esse trabalho não encontrou nível de significância estatística nesses grupos devido ao limite amostral.
Já nos grupos de doenças respiratórias, DPOC(2121. Drozdz DRC, Costa CC, Jesus PRO, Trindade MS, Weiss G, Neto ABM et al. Análise da fase faríngea da deglutição em portadores de tosse crônica. Int Arch Otorhinolaryngol. 2012;16(4):502-8.
22. Gross RD, Atwood CW Jr, Ross SB, Olszewski JW, Eichhorn KA. The coordination of breathing and swallowing in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2009;179(7):559-65.-2323. Chaves RD, Carvalho CRF, Cukier A, Stelmach R, Andrade CRF. Sintomas indicativos de disfagia em portadores de DPOC. J Bras Pneumol. 2011;37(2):176-83.), esse estudo apoia o que outros autores já descreveram como grupo de risco.
Destacam-se também o tamanho reduzido da amostra e o perfil dos pacientes atendidos no hospital universitário, uma vez que este não é referência para pacientes com comprometimentos neurológicos e grande parte da população atendida é composta por idosos com doenças pulmonares crônicas.
CONCLUSÃO
Há alto índice de risco para disfagia orofaríngea em pacientes internados no hospital universitário mais relacionado às doenças de base respiratórias, xerostomia e ICC.
Não houve relação estatisticamente significante entre desnutrição e disfagia, provavelmente pelo alto índice de pacientes desnutridos no hospital universitário.
A amostra reduzida não permitiu análise estatística entre o risco para disfagia orofaríngea e as variáveis idade, doenças neurológicas e comprometimento nutricional.
REFERENCES
-
1Ickenstein GW, Riecker A, Höhlig C, Müller R, Becker U, Reichmann H, et al. Pneumonia and in-hospital mortality in the context of neurogenic oropharyngeal dysphagia (NOD) in stroke and a new NOD step-wise concept. J Neurol. 2010;257(9):1492-9.
-
2Farri A, Accornero A, Burdese C. Social importance of dysphagia: its impact on diagnosis and therapy. Acta Otorhinolaryngologica Italica. 2007;27(2):83-6.
-
3Karkos PD, Papouliakos S, Karkos CD, Theochari EG. Current evaluation of the dysphagic patient. Hippokratia. 2009;13(3):141-6.
-
4Santoro PP. Editorial II - disfagia orofaríngea: panorama atual, epidemiologia, opções terapêuticas e perspectivas futuras. Rev CEFAC. 2008;10(2):0-0.
-
5Carvalho AMR, Oliveira DC, Neto JEH, Martins BCC, Vieira VMSF, Silva LIMM, et al. Análise da prescrição de pacientes utilizando sonda enteral em um hospital universitário do Ceará. R Bras Farm Hosp Serv Saúde. 2010;1(1):17-22.
-
6Swigert NB, Steele C, Riquelme LF. Dysphagia screening for patients with stroke: challenges in implementing a Joint Commission Guideline. The Asha Leader. 2007;3(12):28-9.
-
7Almeida é. Frequência e fatores relacionados à disfagia orofaríngea após acidente vascular encefálico [Dissertação]. Belo Horizonte: Universidade Federal de Minas Gerais; 2009.
-
8Jacques A, Cardoso MCAF. Acidente Vascular Cerebral e sequelas fonoaudiológicas: atuação em área hospitalar. Rev Neurocienc. 2011; 19(2):229-36.
-
9Cabre M, Serra-Prat M, Palomera E, Almirall J, Pallares R, Clavé P. Prevalence and prognostic implications of dysphagia in elderly patients with pneumonia. Age Ageing. 2010;39(1):39-45.
-
10Foley NC, Martin RE, Salter KL, Teasell RW. A review of the relationship between dysphagia and malnutrition following stroke. J Rehabil Med. 2009;41(9):707-13.
-
11Araújo MAR, Lima LS, Ornelas GC, Logrado MHG. Análise comparativa de diferentes métodos de triagem nutricional do paciente internado. AA 2011;21(4):331-42.
-
12Furkim AM, Duarte ST, Sória FS, Sampaio RS, Nunes MCA, Wolff GS, Silveira FR, Bassi D. In Susanibar F, Marchesan I, Parra D, Dioses A. Tratado de evaluación de Motricidad Orofacial y áreas afines. Madrid. EOS, 2014.
-
13Academy of nutrition and dietetics. American Dietetic Association. [Internet]. 2002. [cited 2012 Sep. 10]. Available from: https://nutritioncaremanual.org/index.cfm
» Available from: https://nutritioncaremanual.org/index.cfm -
14World Health Organization. Physical status: the use and interpretation of anthropometry. WHO; 1995.
-
15Frisancho AR. New norms of upper limb fat and muscle areas for assessment of nutritional status. Am J Clin Nutr. 1981;34(11):2540-5.
-
16Blackburn GL, Thornton PA. Nutritional assessment of the hospitalized patients. Med Clin North Am. 1979;63:1103-15.
-
17Serra-Prat M, Palomera M, Gomez C, Sar-Shalom D, Saiz A, Montoya JG et al. Oropharyngeal dysphagia as a risk factor or malnutrition and lower respiratory tract infection in independently living older persons: a population-based prospective study. Age Ageing. 2012;41(3):376-81.
-
18Connolly MJ. Of proverbs and prevention: aspiration and its consequences in older patients. Age Ageing. 2010;39(1):2-4.
-
19Paschoal IA, Villalba WO, Pereira MC. Insuficiência respiratória crônica nas doenças neuromusculares: diagnóstico e tratamento. J Bras Pneumol. 2007;33(1):81-92.
-
20II Diretrizes brasileiras no manejo da tosse crônica. J Bras Pneumol. 2006;32(6).
-
21Drozdz DRC, Costa CC, Jesus PRO, Trindade MS, Weiss G, Neto ABM et al. Análise da fase faríngea da deglutição em portadores de tosse crônica. Int Arch Otorhinolaryngol. 2012;16(4):502-8.
-
22Gross RD, Atwood CW Jr, Ross SB, Olszewski JW, Eichhorn KA. The coordination of breathing and swallowing in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2009;179(7):559-65.
-
23Chaves RD, Carvalho CRF, Cukier A, Stelmach R, Andrade CRF. Sintomas indicativos de disfagia em portadores de DPOC. J Bras Pneumol. 2011;37(2):176-83.
-
24Costa MM, Lemme EM. Coordination of respiration and swallowing: functional pattern and relevance of vocal folds closure. Arq Gastroenterol. 2010;47(1):42-8.
-
25Queiroz MAS, Andrade ISN, Haguette RCB, Haguette EF. Avaliação clínica e objetiva da deglutição em crianças com paralisia cerebral. Rev Soc Bras Fonoaudiol. 2011;16(2):210-4.
-
26Sousa VEC, Montoril MH, Pascoal LM, Lopes MVO. Avaliação da troca gasosa de pacientes com insuficiência cardíaca congestiva. Cogitare Enferm. 2010;15(4):681-7.
-
27Maciel JRV, Oliveira CJR, Tada CMP. Associação entre risco de disfagia e risco nutricional em idosos internados em hospital universitário de Brasilia. Rev Nutr. 2008;21(4):411-21.
-
28Azevedo LC, Medina F, Silva AA, Campanella ELS. Prevalência de desnutrição em um hospital geral de grande porte de Santa Catarina/Brasil. ACM Arq Catarin Med. 2006;35(4):89-96.
-
29Clara MCG. Evolução do estado nutricional num doente com disfagia no pós-AVC . [Dissertação]. Porto: Faculdade de Ciências na Nutrição e Alimentação; 2009.
-
Trabalho realizado no Programa de Residência Integrada Multiprofissional em Saúde, Universidade Federal de Santa Catarina - UFSC - Florianópolis (SC), Brasil.
-
*DB foi responsável pelo projeto, delineamento do estudo, coleta de dados e elaboração do manuscrito; CAS foi responsável pela coleta de dados; MSPHC foi responsável pela coleta de dados e elaboração do manuscrito; MRPR e MLAA foram responsáveis por contribuições no delineamento da pesquisa; MJM foi responsável pelo tratamento estatístico e AMF foi responsável pela orientação, delineamento do estudo e preparo do manuscrito.
Anexo 1. Triagem para risco de disfagia orofaríngea


Anexo 2. Avaliação funcional de alimentação


Anexo 3. Avaliação nutricional


Datas de Publicação
-
Publicação nesta coleção
Fev 2014
Histórico
-
Recebido
23 Jun 2013 -
Aceito
01 Out 2014